作者:杨亚平
翻开2019年《世界心脏大师百年通览》一书,可以一睹20世纪来自25个国家的100多位在心血管病学历史上做出开创性、先行性业绩的学者风采。
在“中国心脏界伟大的立业者”章节里,孙立忠的名字赫然在目,他是书中介绍的几十位中国心血管学界重要人物里最为年轻的一位。2003年,孙立忠首创的主动脉弓替换加支架象鼻技术治疗A型主动脉夹层(即“孙氏手术”)也列写在该书“中国心脏界大事年表”当中。
上海德达医院医疗院长孙立忠教授
作为中华医学会胸心血管外科学分会第十届专科委员会候任主任委员、中国主动脉外科学科带头人,孙立忠告诉健康界,“16年前,全弓替换+象鼻手术使主动脉夹层这种让医生束手无策的复杂病例得以救治。从治疗趋势来看,未来10年,胸腹主动脉瘤将是我国主动脉瘤治疗的另一个重点和难点。”
孙立忠的预测并非空穴来风。在心血管疾病领域,主动脉疾病除了主动脉夹层,胸腹主动脉瘤也是大血管外科医生面临的重大挑战。
一颗仅5家医院能拆的“定时炸弹”
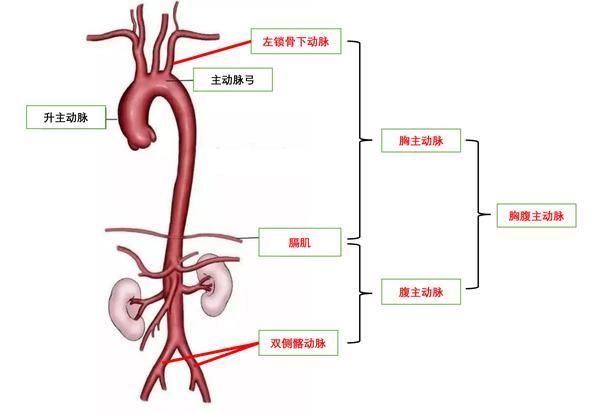
胸腹主动脉是指发出左锁骨下动脉后以下至两侧髂动脉以上之间的主动脉,膈肌以上部分的主动脉称为胸降主动脉,膈肌以下部分的主动脉称为腹主动脉。胸腹主动脉瘤是一类同时侵犯胸主动脉以及腹主动脉的凶险病例,其病变范围复杂且广泛,累及肋间动脉、腹腔动脉、肠系膜上动脉及两侧肾动脉等重要内脏血管。
健康界制图:主动脉结构
“病情一旦发展,这些重要的血管都需要重建,手术保护措施又比较少,治疗难度非常大。”孙立忠形象地举例道,如同城市供水网管涉及到千家万户,供水网管若断水了,整个城市就断水了。
根据最新文献资料显示,胸腹主动脉瘤又分为5型,我国最常见的是CrawfordⅡ型,从左锁骨下动脉远端扩展至肾动脉以下,属于所有分型当中最为复杂的,也是最能体现心脏大血管外科医生水平的疾病。
胸腹主动脉瘤跟其他动脉瘤一样,一旦自发破裂瞬间致命,抢救时间按分秒计算,因此被称为人体内的“不定时炸弹”。
胸腹主动脉瘤在中国并不少见,患者数量逐年攀升。然而,我国胸腹主动脉瘤的治疗水平却远远不能满足患者手术需求,治疗形势不容乐观。过去由于我国对此类疾病的治疗基本处于一个低水平,因此大多数患者都放弃了治疗。
“去年全国开展的大血管手术将近2.5万例,其中胸腹主动脉瘤的占比非常小,不超过200例(CrawfordⅡ型)。”让孙立忠感到忧心的是,在现今条件下,中国能够独立开展胸腹主动脉瘤手术的医院不超过5家,每年开展此类手术超过10例的医院仅3、4家,其中包括阜外医院、安贞医院、上海德达医院在内。
“我国的医疗水平已经得到了迅速发展,为什么胸腹主动脉瘤的患者不能得到治疗?这对我们的患者来说是不公平的。”这位我国心血管外科手术例数最多、病种最全的专家之一,曾在医学协会年会上特别强调,外科医生要加强意识,要朝着胸腹主动脉瘤这个方向去努力,大家有责任有义务去帮助这些患者。
一台不敢轻易触碰的大手术
19岁的王磊(化名)是一名马凡氏综合征、主动脉夹层患者,后经孙立忠为其实施主动脉根部重建(David)+Sun's手术挽救了生命。2016年10月,王磊因残余血管病变继续发展前往上海德达医院再次找到孙立忠,他坚信孙立忠能够再次拯救自己。
“该患者的病情已经拖延了3年,胸降主动脉和腹主动脉夹层逐渐增粗扩大,胸腹主动脉瘤直径达到了275px(一般胸腹主动脉瘤直径达到125px-150px就需要手术治疗),随时都可能出现死亡。”当时新任上海德达医院院长的孙立忠认为,这是一台让很多外科医生不敢轻易触碰的大手术。
据了解,按照常规手术入路,需要将整个胸腔进行全面游离,但王磊的情况势必会造成肺部多发漏气、大量出血,影响手术操作和术后呼吸功能,甚至危及生命安全。
如何防止术中及术后胸腔、肺脏创面渗血、漏气,最大限度降低术后并发症的发生?这些手术操作的困难,对于孙立忠团队来说既是挑战也是突破。
据了解,目前我国胸腹主动脉瘤手术治疗采取的技术策略包括:单纯常温阻断下行手术、体外循环辅助下行手术(包括左心转流和股股转流)以及深低温停循环下的胸腹主动脉替换三个技术。
“哪个方法最适合病人,就按哪个方法治。”孙立忠认为这才是科学的诊疗思路,才真正做到了以患者为中心。
根据王磊的病理形态,孙立忠团队决定联合实施降主动脉支架血管内球囊阻断、常温阻断循环、胸腹主动脉人工血管替换手术。“这种创新性手术术式不仅缩短了手术时间,同时也减小了创伤面积,避免了肺脏大面积漏气、出血。”
经过孙立忠团队7个小时的手术救治,患者在术后12小时拔出气管插管,术后第2天便转出监护室脱离了生命危险。
“这是上海德达医院刚成立时成功完成的第一例胸腹主动脉联合置换手术。”孙立忠至今回忆起来内心的自豪感仍油然而生。
孙立忠教授告诉健康界,胸腹主动脉瘤的患者绝大多数是主动脉夹层A型夹层或者B型夹层引起的,很多都有过剧烈胸痛历史或者做过其他治疗,在随诊当中发现动脉逐渐扩大成动脉瘤。像王磊这种马凡氏综合症患者是胸腹主动脉瘤的高发人群,其次是高血压动脉硬化的患者,因此控制血压对主动脉系统疾病都有帮助。
一支生命线上的“拆弹部队”
在术中降低死亡率、术后防止并发症是大血管外科医生们最关心的问题之一。如何防止术中及术后胸腔、肺脏创面渗血、漏气是一个不小的技术难题。
“脊髓保护非常重要。”孙立忠告诉健康界,缩短缺血时间,尽可能重建脊髓肋间动脉是避免脊髓永久性缺血的主要方法。“脑脊液引流是最重要的措施之一。这种方法可以将截瘫的发生率从14%降到7%,甚至可以一定程度上治疗已有的损伤。”
除此之外,提高血色素和血压、改善患者全身状态、药物使用等综合性措施都可以保护脊髓。
当谈到制约我国胸腹主动脉瘤手术治疗开展的原因时,孙立忠分析主要有以下两个原因:
一是胸腹主动脉瘤涉及多个重要脏器,脏器损害是影响患者预后的重要因素,包括脊髓缺血性损伤、肾功能不全,截瘫率都达到了10%。“术中阻断降主动脉时间过长(>30分钟)或没有恢复主要肋间动脉或腰动脉供血,就会发生脊髓缺血性损伤导致脊髓神经系统并发症,导致截瘫发生,给患者和患者家庭以及医务人员造成了很大压力。”
二是血液的问题。“用血量制约了我国胸腹主动脉瘤的手术数量。”孙立忠介绍,因该类手术创面特别大,整个手术的用血量需求高,很多术中患者因为没有等到血源就发生血管破裂去世了。如何做好术中重要脏器保护和血液保护?是心脏大血管外科医生面临的严峻挑战。
另外,胸腹主动脉瘤手术的经济效益和社会效益也是影响医院开展的原因。据悉,在美国做一台胸腹主动脉瘤手术的获益是150万美金,而中国却不到30万人民币。
实际上,我国胸腹主动脉瘤患者手术治疗成功率还是比较高的,且遥遥领先发达国家。“我们国家的患者与欧美国家的患者不一样,一是患病种类不同,二是患者发病年龄不同,我们国家的患者平均年龄不到50岁,所以我们并发症的发生率和死亡率要低于他们。”孙立忠表示。
即便现今国内胸腹主动脉瘤的治疗形势不容乐观,以心血管疾病为重点的上海德达医院2018年全年完成的胸腹主动脉瘤手术竟达到了67例,占到了全国总比的33%。
能够频繁挑战如此高难度的手术,单靠孙立忠的一己之力是远远不够,还离不开由孙立忠带领的一支技术过硬和具有一定魄力的“德达心脏团队”,大家称他们为主动脉生命线上的“拆弹部队”。
这支优秀的医疗团队由医疗院长孙立忠教授、首席医疗官葛均波院士、医学影像与介入治疗科主任黄连军教授、外科主任刘建实教授等多位国内心血管风云人物组成,并携手国际合作伙伴 —— 美国哥伦比亚大学心脏中心,基于国际领先的“心脏团队”模式,是中国目前覆盖学科最为全面的专业心脏团队。
不仅如此,他们还以心脏康复、检验检查、营养与药物治疗、护理及心理等其他心血管相关医疗服务为辅助,这种多学科合作的诊疗模式,提供了基于综合决策而制定的最优化治疗方案,为患者带来了更好的疗效及更高的生活质量。
“胸腹主动脉瘤手术对麻醉、脏器保护、体外循环、外科操作、监护、诊断等技术的要求比其他手术高,团队协作能力非常重要,一般医院和医生都不敢尝试。”孙立忠用手比划着说道,这个团队就像木桶一样,每个人都是支撑木桶的那块木板。“一个医院或者一个团队的建设和发展核心不在于谁为谁工作,而是所有人都应以患者为中心。”
值得一提的是,他们能够在最短时间内迅速调动可利用的院内资源,在死亡率、并发症发生率、拔管时间、快速康复等各项主要指标上都达到了国际领先水平。例如完成的Bentall手术在手术后2-4小时内、胸腹动脉置换手术在6-12小时内都能拔出气管插管,术后第1-2天转出监护室,术后2-3天下地活动。
上海德达医院因此被患者称为“值得生命托付的地方”,吸引了许多复杂疑难患者慕名前来。
一条主动脉拴着两条生命
“将责任落到实处,将责任心落到大处。”孙立忠团队凭借丰富的技术经验以及默契地配合克服了一次次挑战,无论面对多么复杂的病例都能够化险为夷。
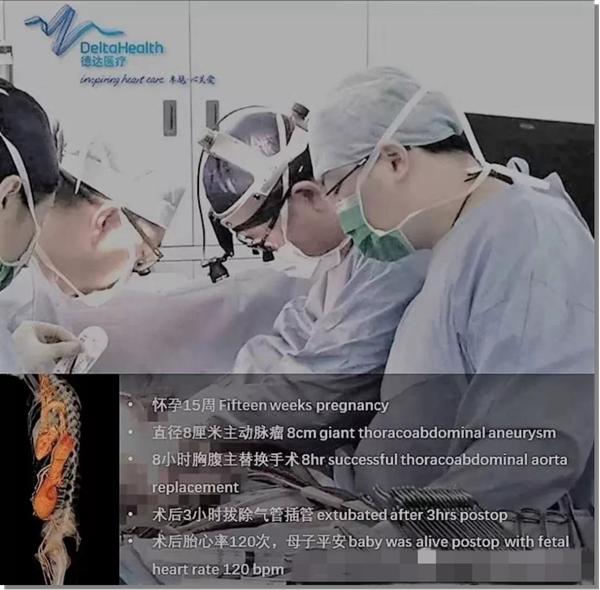
2018年,怀孕不到4个月的刘霞(化名)在一次腹痛超声检查中,被医生告知患者胸腹主动脉夹层动脉瘤。
孙立忠回忆,“体重才39公斤的一个孕妇,年龄不到30岁,正常主动脉直径一般都不超过3厘米,而她的直径接近8厘米,原本厚实坚固的血管壁只剩下薄薄一层,随时危及孕妇和胎儿的性命。”
刘霞辗转广州北京求医无果之后,得知上海德达医院孙立忠团队在治疗妊娠合并主动脉夹层方面经验丰富,便带着治疗希望前往上海。
“这种高危病例,因手术风险高、技术难度大、用血负担重,所以许多医院不敢接诊。患者找到我的时候,病情已经拖延了近一个多月,再不手术两条鲜活的生命就没了。”
孙立忠当机立断:患者找到我们,我们必须去做这个事,而且争取要做好。“因为我知道这个患者的手术成功率还是挺大的。”
在孙立忠决定接诊刘霞之后,高额的手术费用、孕产妇死亡率、血库供应不足等一系列问题也接踵而至。
值得庆幸的是,患者入院后得到了德达医院、市区两级卫计委、妇幼保健所和血站共同的“保驾护航”。孙立忠团队在保障母亲安全的前提下,历经8小时奋战,成功完成了全国首例孕妇胸腹主动脉瘤切除人工血管替换手术,且母子平安,开创了一次心外科的奇迹。孙立忠还针对刘霞的经济困境,启动了“德达心康公益基金”,以减轻她和家人的经济负担。
“自己真正想做的事情,只要努力一定能够做成。而且一定要有担当,这样别人才敢支持你。”这例惊心动魄的病例让孙立忠体会颇深。
一位大夫的“愚公”精神
“他是全世界主动脉夹层手术效果做得最好的大夫。”这是2014年欧洲的一个专业学术大会上主持人对孙立忠的评价。
孙立忠所创建的“孙氏手术”蜚声海内外,已成为全球A型主动脉夹层手术的“金标准”。孙立忠告诉健康界,从医30多年以来,他最想感谢的就是患者。“他们把生命托付给我们,是对我们极大的信任。”
孙立忠教授
当年33岁的孙立忠因长着一张娃娃脸,他带着学生给患者看病的时候,患者经常误将已是带教老师的孙立忠当作医学生。“看我这么年轻,他们还能够把生命托付给我,我能不感谢人家吗?”
在那个还没有“孙氏手术”的时代,大血管手术死亡率非常高,手术成功几率也很低。
“那时手术成功了患者非常感谢我们,即使手术失败了,他们也不会指着鼻子骂我们。”如今回想起当初那些因主动脉瘤疾病没有得到及时救治而离开的患者,这位中国心外科的领军人物激动得潸然泪下。
值得骄傲的是,中国大血管手术从过去30多年才开展200多例,到如今一年能够开展2.5万例,带给了2.5万个家庭的生活希望。如此骄人的成绩,离不开孙立忠的刻苦钻研和无私奉献,引进先进技术、发表学术论文、组织开展学习培训推广技术,跑遍全国各地救死扶伤,孙立忠将大半辈子的精力都放在了中国主动脉疾病治疗的发展上。
为了推进我国胸腹主动脉瘤手术治疗得到长足发展,孙立忠时常将自己在手术治疗中摸索出的成熟经验传授给身边的同事,例如在文中提及的比“孙氏手术”还要复杂许多的胸腹主动脉替换手术。
“只要有愚公移山的精神,就能给患者一个完美的答案。”这一路虽然辛苦,在孙立忠看来这些都是值得的。
虽然目前我国胸腹主动脉瘤发展处于低谷期,但孙立忠坚信,随着胸腹主动脉瘤的技术水平、医疗设备等相应能力的逐渐改善,未来胸腹主动脉瘤的治疗趋势会越来越好,患者得到治疗的机会也会越来越多。
人物名片
孙立忠教授是中华医学会胸心血管外科学分会候任主任委员、中国医药教育协会心脏外科专业委员会主任委员、中国医药生物工程协会心血管外科工程与技术分会会长、中国医师协会心脏外科医师分会第三届会长、全国大血管外科专业委员会主任委员、北京医学会心脏外科学分会主任委员、北京医师协会心脏外科专科医师分会会长、首都医科大学心脏外科学系主任委员、中央保健会诊专家、国家科技奖和中华医学科技奖评审专家,同时也是北京学者、主任医师、教授、博士生导师。
孙立忠教授是中国主动脉外科学科带头人,“ 孙氏手术”发明人。他和他的主动脉外科团队开展该手术,将高难度的主动脉夹层手术死亡率由20.8% 降至5%。