文章来源:禾医助APP
病例来源:中南大学湘雅二医院
读片医师:李林峰
指导老师:谭长连教授
临床及影像资料
男,60岁。
主诉:突发右侧肢体乏力7天余。
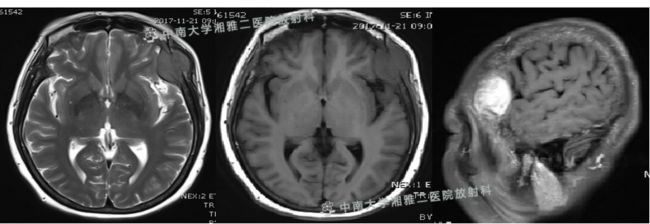
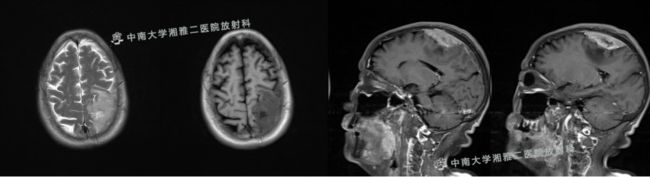
现病史:患者7天前无诱因出现右侧肢体乏力,无恶心呕吐、头痛头晕、行动障碍等不适。于当地医院就诊,MRI提示:1.左侧顶部及顶叶结节强化改变考虑肿瘤可能,轻度脑萎缩。2.双侧筛窦炎。3.头部MRA未见异常。
既往史:既往有右肾结石病史。
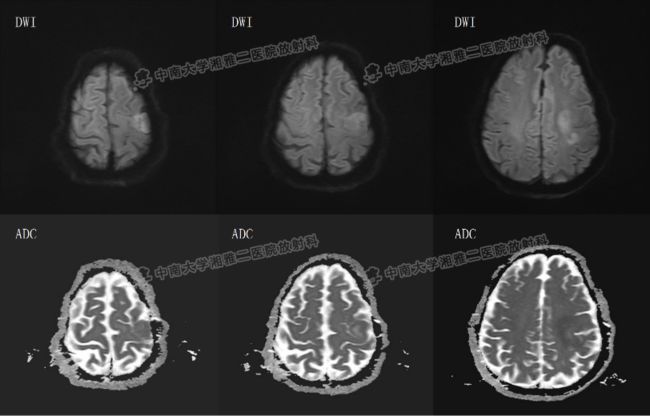
2018-05-26 头部MRI
检查方法?
影像征象?
鉴别诊断?
下一步处理?
病例解析
手术记录:
镜下见中央前回中份脑实质内红色肿瘤,局部跨越中央沟达中央后回。肿瘤无包膜,血运丰富,无明确边界,质地软似鱼肉状。电凝切除黄豆大病变送快速病检。快速病检回报:见圆形,卵圆形细胞弥漫性分布,可疑星形细胞瘤,待普通病理切片结果。遂进一步分离肿癌,肿癌向深部侵润。
病理诊断:
(左额叶肿块)组织1块,1x1x0.6cm大。镜下见卵圆形、梭形肿瘤细胞,细胞密度大,有菊形团,血管增生、出血,小灶坏死,核分裂10-12个/10HPF,结合免疫组化结果符合胶质母细胞瘤(WHO IV级)。
免疫组化:CK(-),GFAP(+),CD34(血管-),S100(++),NSE(局灶+),Syn(+),SOX-10(-),Ki67(50%+),P53(80%弱-)。
诊断结果:
胶质母细胞瘤
◆ 恶性程度较高,发生部位以额叶多见,呈浸润性生长。
◆ CT表现为混合密度病灶、边界不清,多有瘤内出血呈高密度,病灶周围水肿明显,钙化较少。增强呈不均匀强化,中央低密度坏死区,周边不规则强化影。
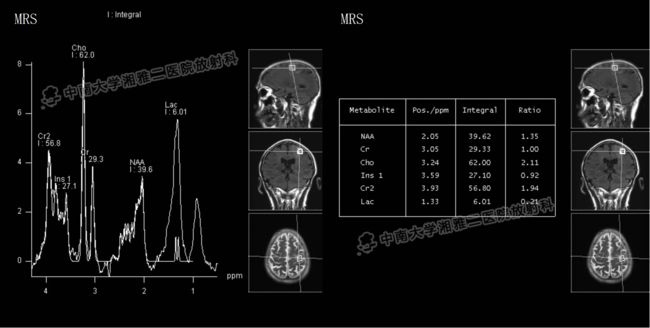
◆ MRI表现为长T1、长T2,信号不均匀,肿瘤内灶性坏死和出血较常见。增强后不均匀强化,可见不规则厚壁环及团状结节。肿瘤非坏死部分在DWI上呈稍高信号,坏死成分在ADC图上呈高信号。MRS上Cho峰明显升高,NAA峰降低,Cr峰轻度降低。
鉴别诊断
1. 转移瘤;
2. 原发性中枢神经系统淋巴瘤;
3. 脑膜瘤;
4. 脑梗死。
1. 转移瘤
◆ 原发部位以肺、乳腺、消化道肿瘤、肾癌常见;
◆ 多发生在大脑中动脉供应的颞顶枕交界区。结合病史常容易诊断;
◆ 平扫病灶密度不等,小者为实性结节,大者中间多有坏死。肿瘤周围多有明显水肿呈大片高信号。增强多呈环状、结节状强化。DWI上呈等或稍高信号,中央坏死部分为显著低信号。MRS上高耸Lip是突出表现,Cho明显升高。
2. 原发性中枢神经系统淋巴瘤
◆ 是一种侵袭性非霍奇金淋巴瘤,认知和行为改变是最常见的首发症状;
◆ 近中线部位多见,向周围组织浸润生长,无包膜,周围有水肿带,典型表现有握拳征。增强后病灶明显均匀强化;
◆ DWI上通常为高信号,ADC图上弥散受限。PWI呈低灌注,与胶质瘤高灌注明显不同。MRS上Lip高峰,Cr明显降低,Cho/Cr比所有级别的胶质瘤都高。
3. 脑膜瘤
◆ 高发年龄为40-50岁,女性多发;
◆ 常表现为以宽基底与颅骨内板或硬脑膜相连的等或稍高密度肿块,瘤内可见钙化,增强呈明显均一强化,肿块附着处的脑膜可见脑膜尾征。恶性脑膜瘤在DWI上多呈明显高信号,ADC值降低。MRS表现为NAA/Cho、NAA/Cr比值降低,Cho/Cr比值上升,在1.47ppm处出现特征峰Ala。
4.脑梗死
◆ 以大脑中动脉闭塞最常见,其次为大脑后动脉;
◆ 急性期和亚急性期CT表现为病变区密度减低和脑肿胀,MRI呈长T1长T2信号,DWI高信号。慢性期CT呈低密度,CT值与脑脊液相似,MRI呈长T1长T2信号,DWI呈低信号。
专家点评
谭长连教授:
◆ 脑部肿块首先分析是否脑内外病变,可根据影像征象判断良恶性,进一步分级,部分病变存在影像典型征象,较为容易区别,对于非典型病例需要综合相关临床表现及进一步检查综合分析,如该患者进行灌注检查则更有助于鉴别诊断。
◆ 胶质母细胞瘤以手术、放疗、化疗及其他综合治疗为主。手术应做到在不加重神经功能障碍的前提下尽可能多地切除肿瘤。
肿瘤约有1/3边界比较清楚 手术可做到肉眼全切除;另2/3呈明显浸润性,与正常脑组织分不出明显界限,如果位于额叶前部、颞叶前部或枕叶者,可将肿瘤连同脑叶一并切除,使术后有一个比较大的空间,这样效果较好。
如果肿瘤位于重要功能区(语言中枢或运动中枢),为了不加重脑功能的障碍多数仅能做部分切除,对位于脑干、基底神经节及丘脑的肿瘤可在显微镜下严格做到切除肿瘤,手术结束时可做外减压术。
据统计,胶质母细胞瘤的手术死亡率不到1%,术后神经系统并发症的发生率在10%以内 肿瘤复发后可再次手术, 再次手术的死亡率及术后并发症均无增加。每个患者均应行术后常规放疗,也可合并应用化疗或免疫治疗,胶质母细胞瘤表现一定的放疗耐受性,对于残余的肿瘤多采用高剂量分割照射、肿瘤间质内放疗和立体定向放射外科来实现。
◆ 因肿瘤恶性程度高,术后易复发,胶质母细胞瘤患者预后差,95%未经治疗的患者生存期不超过3个月, 患者的预后与多因素有关。患者年龄在45岁以下,术前症状超过6个月,症状以癫痫为主而非精神障碍, 肿瘤位于额叶及术前状况较好者生存期稍长。肿瘤切除程度影响患者生存期。
更多精彩临床病例分享,请前往禾医助APP查看哦~!