妊娠糖尿病孕妈妈分娩的宝宝更容易出现低血糖、低血钙、低血镁、红细胞增多症、黄疸等。对于孕妇来说,虽然大多数妊娠糖尿病的孕妇在产后很快恢复正常,但仍有较高的糖尿病风险。
根据国家卫生和计划生育委员会发布的糖尿病诊断标准(卫生行业标准WS331-2011),妊娠24-28周,以及28周后首次就诊时行OGTT(葡萄糖耐量实验),空腹血糖、服葡萄糖后1小时和2小时血糖值分别为≥5.1毫摩尔/升、10.0毫摩尔/升、8.5毫摩尔/升(任意一项)即可诊断为妊娠糖尿病(GDM)。
妊娠合并糖尿病有二种情况:孕前为糖尿病(PGDM)和妊娠期糖尿病(GDM)。PGDM包括已确诊糖尿病妊娠者和孕期首发现的糖尿病(首次空腹血糖值就达到糖尿病的诊断标准)。
糖尿病者较难控制,多数需配合胰岛素治疗,同时饮食运动调整是基础。
妊娠期糖尿病较易控制,通过饮食及运动策略90%可以有效控制血糖,而不需要药物。
GDM血糖控制标准
当通过饮食运动控制后血糖不能达标者,应及时采取胰岛素或药物治疗。
妊娠糖尿病饮食应重点把握以下几条原则:
1。严格控制孕期体重增加,避免体重增长过多过快。
2。每日5餐,3个正餐和2个加餐,要定时定量,少量多餐,总量控制。
每一个正餐都不要过于简单,食物应多样化,粗粮和细粮、几种蔬菜、高蛋白食物、烹调油样样齐全。
3。控制主食总量(每天300克左右),提高主食中粗粮的比例,粗细搭配,以粗为主。
4。选择升糖指数(GI)较低的食物及组合。
GI值参考如下规律:
常见的白米饭、白馒头、白面条、白米粥、白面包等的GI通常为80=90,是GI最高的食物,糖尿病患者应尽量少选用。
全麦面包、黑麦面包,小米饭、小米粥、全麦馒头、小麦片、荞麦面馒头、燕麦、大麦等粗粮的GI通常为60-70,属于中等GI食物,糖尿病患者可以适当选用。
玉米面粥、玉米楂粥、黑米粥、全麦面条等粗粮食物G在55以下,属于低G食物,糖尿病患者可多选用。
糯米、黄米等黏性较大的谷物GI较高,提升血糖较快。这是因为它们所含淀粉的分子结构比较特殊,分子间不紧密,有较多空隙,易糊化,升血糖较快。糖尿病患者要少吃。
杂豆类,如扁豆、四季豆、绿豆、青刀豆、鹰嘴豆、蚕豆、罗马诺豆等的G都很低,比小米、燕麦、玉米、荞麦等杂粮更低,推荐糖尿病患者应多选用,代替部分谷类。这些杂豆类所含淀粉的分子结构特点刚好与糯米、黏黄米相反,分子紧密排列,空隙少,不易糊化。而且,其中一部分淀粉不能消化吸收。
大豆及其制品的G1也很低,如炖豆腐的G是31.9,但它们糖类(淀粉)含量极低,这与杂豆类和谷类完全不同,故大豆及其制品不属于主食范围,不能用来代替谷类。
粉条和藕粉的G1分别是13.6和32.6,都是典型的低GI食物。但是,它们除了含淀粉之外,其他营养成分较少,营养价值较低,所以不建议糖尿病患者经常食用(糖尿病肾病肾功能不全时例外)。
油条、油饼等虽然GI较低,但含有大量的能量,不利于血糖控制,不利于预防血脂异常,所以不建议糖尿病患者选用。
膨化食品的GI普遍较高,且营养价值很低,如炸薯条、雪米饼、薯片、虾条、虾片等,不建议糖尿病患者选用。饮料也是如此蜂蜜的G较高,不建议糖尿病患者选用。
大多数蔬菜含糖量很低,GI也很低,但南瓜、胡萝卜等例外,糖尿病患者不宜大量食用。
奶类G普遍较低,且营养价值较高,特别适合糖尿病患者大多数水果GI较低,如苹果、梨、桃、杏、李子、樱桃、葡萄、柑柚等,但也有一些水果GI偏高,如菠萝、芒果、西瓜、芭蕉、香蕉、大枣等 。
5。多吃蔬菜,尤其是绿叶蔬菜、深色蔬菜等。
6。控制水果总量,每天不超过200克。
7。保证鱼肉蛋奶以及大豆制品的正常摄入。
8。每餐后都运动(体力活动)20-30分钟,每日合计不低于60分钟。
9。自备血糖仪,自我监测血糖,总结规律,指导自己的饮食,运动和生活。
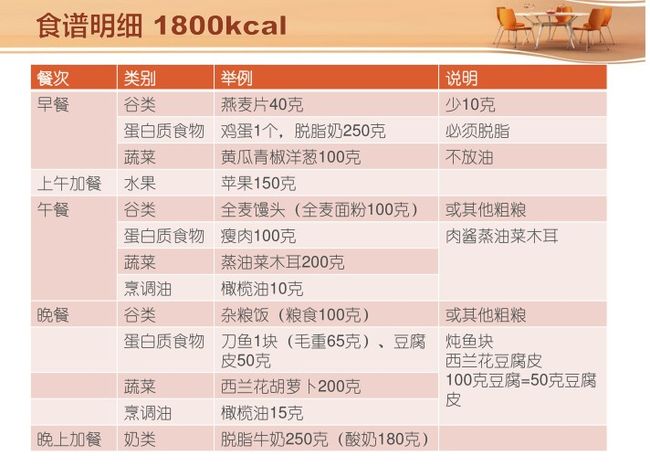
食谱要点:
1.定时定量,餐次3+2/3+3。
2.限主食(200-250克/天),粗粮比例>1/2。
3.加餐以水果、酸奶、坚果为宜,不加碳水化合物零食。
4.每餐有适量蛋白质食物:鱼肉蛋奶豆(见宝塔推荐摄入量)。
5.每餐有多量蔬菜(>500克/天)。
6.正餐要“复杂化”,避免单调。
7.进餐顺序:蔬菜-蛋白质-主食。
8.三餐后身体活动30-40分。