警惕食源性疾病——食源性病原菌介绍
谷禾健康
民以食为天,食以安为先。
随着夏季来临,我们最近检测的报告中发现以上食源性致病菌的检出率和超标率也在逐步上升。
尽管许多人可能没有意识到,近年来,食源性疾病的发病率逐年升高,食源性病原体正在引起大量疾病,对人类健康和经济产生重大影响,已成为全球范围内的重大公共卫生问题。
食源性疾病是一个全球性问题,影响所有年龄和背景的人,尤其是 5 岁以下的人和的65岁老人以及生活条件差的人。我国细菌性食源性疾病每年发病人数可达9411.7万人次,根据美国疾病控制与预防中心 (CDC) 的估计,美国每年也有4800 万例疾病、128000 例住院治疗和 3000 例死亡是由食源性细菌引起的。澳大利亚,每年约有五分之一的人患有这些疾病,住院人数超过 30,000 人。
致病菌广泛存在于各种食品中,食源性致病菌是食源性疾病的首要病因,由其引起的食源性疾病长期以来一直是食品安全的主要威胁,尤其在发展中国家,形势更严峻。它们会导致 200 多种疾病——从腹泻到癌症。在我国,每年因副溶血性弧菌导致急性腹泻665.5万人,导致急性胃肠炎病例估计为728.1万人。
最常见的致病细菌包括:蜡样芽胞杆菌,空肠弯曲杆菌,肉毒梭菌,产气荚膜梭菌,坂崎肠杆菌,埃希氏菌,李斯特菌,沙门氏菌属,志贺氏菌属,Staphylococccus黄色葡萄球菌,弧菌属等。
定 义
食物中毒:指食用了被有毒有害物质污染的食品或者食用了含有有毒有害物质的食品后出现的急性,亚急性以及其它食源性疾病。
目前一些-国家和国际组织以及很少使用食物中毒的概念,经常使用的是“食源性疾病”,食物中毒仅是食源性疾病的一部分,是一大类最常见最典型的食源性疾病
食源性疾病:世界卫生组织认为,凡是通过摄食进入人体的致病因素,是人体患感染性的或中毒性的疾病,都称之为食源性疾病。
我国《食品安全法》定义食源性疾病:指食品中致病因素进入人体引起的感染性,中毒性疾病以及其它疾病。
食物中毒的症状
细菌性
食物中毒的症状因人而异,有些人的病情会比其他人更严重。但是,一些常见的症状是:
- 恶心
- 呕吐
- 腹部绞痛
- 腹泻
- 昏睡
- 发热
- 出汗
不太常见的症状也包括:
- 模糊的视野
- 头痛
- 麻痹
- 皮肤刺痛或麻木
- 痉挛
保持水分和休息通常是治疗食物中毒的唯一方法,因为身体可以自然地清除污染物。但是,在某些情况下,需用抗生素来帮助身体抵抗感染,特别是在单核细胞增生李斯特菌中毒的情况下以及当易感受伤害的人受到影响时。
病毒性
与细菌不同,病毒不会在食物上生长和繁殖。相反,病毒细胞存在于食物中,当被食用时,它们开始接管人体细胞并感染它们。
常见的食源性疾病病毒类型是:
- 甲型肝炎
- 病毒性肠胃炎
- 诺如病毒
- 轮状病毒
诺如病毒是导致大多数与食品污染有关的疾病的罪魁祸首 。
这些疾病的严重程度各不相同,通常会持续几天,但甲型肝炎除外,它可能会持续数周。列出的其他三种病毒会产生类似于肠胃炎的症状,包括:
- 脱水
- 呕吐
- 腹部绞痛
- 突然腹泻
- 发热
甲型肝炎是一种影响肝脏的疾病,通过接触被感染者粪便污染的任何东西而传播。甲型肝炎的症状可能包括:
- 黄疸——皮肤和眼睛发黄
- 发热
- 恶心
- 腹痛
- 深色尿液
感染这些病毒之一的人不要为他人处理或准备食物或饮料,这一点很重要,因为这会增加使他人生病的风险。
毒素
当谈到食物的有毒污染时,毒素可以定义为 “由生物体产生或人造的有毒物质”。毒素旨在对与其接触的任何事物造成伤害,在许多情况下,导致个人生病的毒素可能会产生终生不良后果。
天然毒素是食物本身产生的一种防御机制。这方面的一些例子是:
- 死帽蘑菇
- 红芸豆毒素
- 贝类毒素——雪卡和鲭鱼中毒
- 浆果品种
这些毒素都有不同的症状和治疗方法,在某些情况下甚至会导致死亡。在吃任何东西之前,必须首先了解它是否有害——尤其是在前往未知目的地时。
意外的化学污染是食物变得有毒并导致某人不适的另一个原因。杀虫剂是一种旨在消灭害虫的化学品,是一种常见的人造毒素,会污染食物并导致疾病。
在购买可能经过杀虫剂处理的食物时,例如生菜、水果或蔬菜,必须先仔细清洗它们。
严重的健康问题和食物中毒的长期影响
大多数人只有轻微的疾病,持续几个小时到几天。但是,有些人需要住院治疗,有些疾病会导致长期的健康问题甚至死亡。通过食物传播的感染可导致:
- 慢性关节炎
- 大脑和神经损伤
- 溶血性尿毒症综合征 (HUS) 引起的肾功能衰竭
- 脱水
脱水的症状是什么?
脱水的症状是食物中毒最常见的并发症,成人可能包括以下症状:
- 极度口渴和口干
- 小便比平时少
- 头晕目眩;头晕,当人站起来时可能会发生;或昏厥
- 感觉累
- 深色尿液
- 皮肤弹性减少,这意味着当捏和松开你的皮肤时,它不会立即恢复正常
- 凹陷的眼睛或脸颊
如果是有食物中毒症状的婴儿或幼儿的父母或看护人,您应该注意以下脱水迹象:
- 口渴口干
- 小便比平时少,或 3 小时或更长时间没有湿尿布
- 哭的时候没有眼泪
- 皮肤弹性减少,这意味着当你捏和松开孩子的皮肤时,它不会立即恢复正常
- 凹陷的眼睛或脸颊
任何有脱水迹象或症状的人都应该立即去看医生或去急诊室。严重脱水的人可能需要在医院接受治疗。
如果食物中毒导致严重脱水或其他并发症,它会变得很危险。
下面列出的症状可能表明成人或儿童患有严重的食物中毒、脱水或其他并发症,或存在除食物中毒以外的严重健康问题。任何有这些迹象或症状的人都应该立即去看医生。
成年人
有以下任何症状的成年人应立即就医:
- 精神状态的变化,如易怒、精力不足或混乱
- 高烧
- 经常呕吐
- 一天内有六次或更多稀便
- 腹泻持续超过 3 天
- 神经系统症状
- 腹部或直肠剧烈疼痛
- 黑色和柏油样或含有血液或脓液的粪便
- 脱水或其他并发症的症状
此外老年人、孕妇和免疫系统较弱或其他健康状况不佳的成年人出现任何食物中毒症状,也应立即就医。
婴儿和儿童
如果婴儿或儿童有食物中毒的迹象或症状,请立即致电医生寻求建议。腹泻对新生儿和婴儿尤其危险,会导致在一两天内严重脱水。如果不及时治疗,出现脱水症状的儿童可能会在几天内死亡。
如果您是有以下任何迹象或症状的婴儿或儿童的父母或看护人,请立即寻求医生的帮助
- 孩子精神状态的变化,如易怒或缺乏活力
- 腹泻持续超过一天
- 婴儿发烧
- 大龄儿童高烧
- 经常稀便
- 经常呕吐
- 神经系统症状
- 腹部或直肠剧烈疼痛
- 并发症的体征或症状,如脱水或溶血性尿毒症综合征
- 黑色和柏油样或含有血液或脓液的粪便
如果孩子有食物中毒的迹象或症状,并且孩子是婴儿、早产或有其他疾病史,您也应该立即寻求医生的帮助。
食物中毒风险较高的人
任何人都可能发生食物中毒,但某些人群更容易生病和患上更严重的疾病。由于各种原因,他们的身体对抗细菌和疾病的能力并不那么有效。这些人群是:
65 岁及以上的成年人
老年人具有更高的风险,因为随着人们年龄的增长,他们的免疫系统和器官无法像以前那样识别和清除有害细菌。
经实验室确认患有沙门氏菌、弯曲杆菌、 李斯特菌或 大肠杆菌的食源性疾病的 65 岁及以上的人中,近一半住院。
5 岁以下儿童
小孩子他们的免疫系统仍在发育,所以他们的身体对抗细菌和疾病的能力没有那么强。
食物中毒对他们来说尤其危险,因为疾病会导致腹泻和脱水。
5 岁以下儿童如果感染沙门氏菌,住院的可能性是其三倍。
免疫系统较弱的人
免疫系统较弱的人由于糖尿病、肝脏或肾脏疾病、酒精中毒等,或接受化学疗法或放射疗法无法有效对抗细菌和疾病。例如,接受透析的人 感染李斯特菌的可能性要高 50 倍。
孕妇
孕妇比其他人更有可能因某些细菌而生病。例如,孕妇 感染李斯特菌的可能性要高10 倍。
常见的食源性细菌
沙门氏菌
沙门氏菌(Salmonella spp)是世界范围内肠道感染(食物中毒)的最常见原因之一。
该细菌包含革兰氏阴性、兼性厌氧杆状杆菌,归类为肠杆菌科成员,主要存在于肠腔中。以科学家 Daniel Salmon 博士的名字命名。它们拥有 4.8 Mb 的基因组,由多个溶原性噬菌体基因组、质粒和其他可移动遗传元件可变修饰。有趣的是,伤寒沙门氏菌基因组包含许多无活性的假基因,它们在致病性沙门氏菌菌株中起作用。
沙门氏菌分类学很复杂,并处于不断修订的状态。所有沙门氏菌都是肠杆菌科的成员并且与其他医学上重要的肠道细菌密切相关,包括大肠杆菌、耶尔森氏菌属和志贺氏菌属。
虽然沙门氏菌病被认为是一种相对轻微的疾病,但在某些情况下可能会发生严重的疾病和死亡,尤其是在婴儿、老年人和免疫功能低下的患者中。5-10% 的感染者会出现菌血症,在某些情况下可能会发展为局灶性感染,例如脑膜炎、骨和关节感染 。
沙门氏菌分为两大类:引起伤寒的侵袭性伤寒血清型和非伤寒。沙门氏菌引起沙门氏菌病。
其中伤寒沙门氏菌(伤寒沙门氏菌和副伤寒沙门氏菌),人类被认为是唯一的宿主,非伤寒氏菌的主要宿主门是不同家畜的肠道,经常导致食品受到污染。
疾病症状:肠胃炎,胃肠道症状通常在摄入受污染的食物或水后 4-72 小时开始出现,并持续 4-7 天。从发烧(通常> 40°C),身体不适和厌食开始,然后发展为腹泻,呕吐和腹痛。
腹泻通常是自限性的。发病后,沙门氏菌在粪便中排出约 5 周。
致病机理:沙门氏菌是能动的生物,它们利用鞭毛将自身导向肠细胞,有时候也依赖入侵基因来穿透宿主肠细胞。入侵基因在宿主细胞中介导广泛的动作重排,导致细胞膜变形并使生物体能够入侵。
沙门氏菌粘附到肠上皮表面是发病机制中重要的第一步,并且是其在肠道定植的核心。一旦沙门氏菌附着在肠上皮上,它就可以表达多蛋白鞭毛样复合物,称为III 型分泌系统(T3SS),促进粘附、侵袭和巨噬细胞存活。这些 T3SSs 与 SPI-1 和 SPI-2 相关,产生效应蛋白,除其他功能外,这些效应蛋白在宿主上皮细胞中形成一个通道,用于将入侵蛋白转移到细胞中。
沙门氏菌在其染色体内具有与发病机制相关的基因簇,被称为沙门氏菌致病岛,其大小、数量和组成各不相同。侵入肠上皮细胞和诱导肠分泌和炎症反应所必需的一些基因在SPI-1 中编码,而 SPI-2 是建立肠上皮以外系统性感染以及编码细胞内复制必需基因的关键。
沙门氏菌的生长、存活和毒力响应一系列压力因素,例如 pH、氧气可用性和渗透压。当缺乏营养物(例如碳源)时,这会引发沙门氏菌的全局应激反应,导致生理状态发生变化,并影响包括一些毒力基因在内的多种基因。例如,据报道,在下蛋的鸡中,胃肠道中营养不足的条件与毒力增强之间存在联系。
常见食物来源:
- 生的或未煮熟的鸡肉
- 火鸡和肉类
- 鸡蛋
- 未经高温消毒的(生)牛奶和果汁
- 生的水果和蔬菜,
- 乳制品
其他来源:许多动物,包括后院家禽、爬行动物和两栖动物,以及啮齿动物 (袖珍宠物)
传播:粪便传播,皮肤接触,粘膜飞溅,摄取食物
风险人群:婴儿,幼儿,老年人或免疫力低下的危险人群中可能会加重病程。
患有镰状细胞性贫血,系统性红斑狼疮,HIV感染或其他免疫缺陷的人较危险。
预防治疗: 最重要措施是充足的饮用水和食品卫生。
含有沙门氏菌的食物(例如肉类)应与其他食物分开存放,并且温度应低于10度。
实验人员必须做好防护措施。
认真洗手,定期消毒。
沙门氏菌感染通常不需要治疗。正确的补液是最重要的,而抗生素只在严重的情况下开出。
志贺氏菌
志贺氏菌(Shigella spp)是肠杆菌科的成员,也是全球细菌性腹泻的常见原因,尤其是在发展中国家。
有四种不同的物种:痢疾志贺菌(Shigella dysenteriae, 血清组 A),福氏志贺菌(Shigella flexneri,血清组 B), 博氏志贺菌(Shigella boydii, 血清组 C),和 森内志贺氏菌(Shigella sonnei,血清组 D)。
常见症状:志贺氏菌病的特征是发烧、腹痛和水样腹泻,并伴有少量血液和脓液。也包括腹部绞痛和血便。所有志贺氏菌血清群在 12-50 小时的潜伏期后均可引起胃肠道感染,此后个体会出现水样腹泻并伴有发烧、疲劳、不适和腹部绞痛。
致病机理:志贺氏菌是一种不形成孢子、不运动、杆状的革兰氏阴性细菌,有助于促进细胞内病原体的生长。它能够在肠道的蛋白酶和酸中存活下来,这使得细菌可以感染非常少的数量。
志贺氏菌,不像霍乱弧菌和大多数沙门氏菌物种,是耐酸的,可以通过胃到达肠道。志贺氏菌的生命周期始于结肠粘膜的渗透。这导致固有层中的上皮降解和急性炎症性结肠炎。这会导致血液渗漏、结肠炎症和粘液进入肠腔。志贺菌附着、侵入并在远端回肠和结肠的粘膜上皮细胞中复制,引起炎症和溃疡 。
志贺氏菌诱导巨噬细胞死亡扩散到周围的上皮细胞,激活宿主免疫反应,包括高浓度的炎症。痢疾志贺氏菌是志贺毒素最常见的来源,它会抑制内皮内膜中的蛋白质合成,从而产生血性腹泻。志贺氏菌感染一般局限于肠黏膜,菌血症是由于志贺氏菌很少见。
传播方式:人类是这些细菌的唯一宿主,该疾病通过粪口途径在人与人之间传播,且具有高度传染性。
志贺氏菌属没有与一种特定类型的食物有关,最常见于卫生条件差和卫生条件差的环境中,通常与食品安全问题有关。
常见食物来源:
与志贺菌病爆发相关的食物包括:
- 肉类
- 牛奶
- 蔬菜
- 沙拉
- 鸡肉
- 贝类
- 其他新鲜农产品
这些食物在各种场所提供,包括餐馆、家庭、学校、联谊会、商业航空公司、游轮等。
在全球范围内,每年约有 1.65 亿例志贺氏菌感染病例和 100 万例志贺菌相关死亡病例,其中 98% 的病例发生在第三世界或发展中国家。大多数感染是在夏季报告的,尤其发生在 15 岁以下的青少年和青少年中。
预防治疗:污水处理和水氯化、昆虫控制、洗手和正确烹饪食物 。
治疗包括口服补液和抗生素给药。
大肠杆菌
大肠杆菌( Escherichia coli)是肠杆菌科最常见和最重要的成员。是一种革兰氏阴性、非孢子形成杆。 有些杆有鞭毛,有些没有。兼性厌氧菌,发酵葡萄糖等单糖形成乳酸、乙酸和甲酸; 生长的最适pH为6.0~8.0; 然而,低至 4.3 的 pH 值和高达 9 至 10 的 pH 值均可发生生长。
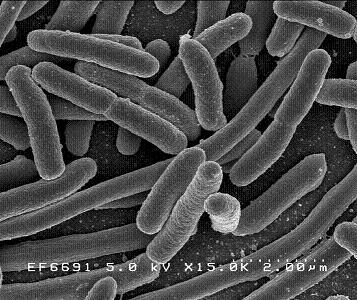
E. coli from Wikipedia
大肠杆菌常见于人类和哺乳动物的下肠。当大肠杆菌位于人体大肠中时,它可以帮助消化过程、食物分解和吸收以及维生素 K 的产生。
在不同类型的动物中可以发现不同的大肠杆菌菌株,因此我们可以通过检查粪便中存在哪种大肠杆菌菌株来确定粪便的来源(来自人类还是来自其他动物)。
大肠杆菌也可以在温度较高的环境中发现,例如在温泉边缘。 大肠杆菌是水净化领域常用的指示剂。
虽然人类大肠中的大肠杆菌可以帮助废物处理和食物吸收,但某些大肠杆菌菌株会导致许多动物的严重感染,例如人、羊、马、狗等。称为肠聚集性大肠杆菌。
人尿道感染可由尿道上行感染引起。这种感染可以在成年男性和女性中发现,一些婴儿也可以被感染。
致病性大肠杆菌根据致病机制分为六类:
(1)肠致病性大肠杆菌(EPEC)
(2)肠出血性大肠杆菌(EHEC,又称产志贺毒素大肠杆菌)
(3)产肠毒素大肠杆菌(ETEC)
(4)肠聚集性大肠杆菌(EAggEC)
(5)侵入性大肠杆菌(EIEC)
(6)附着和消除大肠杆菌(A/EEC)
大肠杆菌O157:H7 是最具传染性的菌株之一,可导致食物中毒。它属于肠出血性大肠杆菌菌株,当被污染的碎牛肉、未经高温消毒的牛奶或受污染的水感染时,会导致血性腹泻和肾功能衰竭。
常见症状:从轻度、无并发症的腹泻到伴有严重痉挛(腹痛)和血性腹泻的出血性结肠炎,大约 5-10% 被诊断患有大肠杆菌的人会出现危及生命的健康问题。
孵化时间为3至4天。大约一半的患者偶尔会出现呕吐。发烧是低度的或不发烧的。这种疾病持续 4-10 天,通常是自限性的。
大部分人都易患出血性结肠炎,但幼儿和老人受影响更严重。粪便的传染期在成人中通常为一周或更短,但在三分之一的儿童中为 3 周。
此外,大肠杆菌的致病变异(病原体或致病型)还可能引起尿路感染和脑膜炎。
致病机理:
大肠杆菌产生志贺毒素并可能导致严重疾病的菌株,例如出血性结肠炎和危及生命的后遗症溶血性尿毒症综合征,其特征是溶血性贫血、血小板减少和肾损伤。大肠杆菌 O157:H7发病机制是产生志贺毒素(Stx-1、Stx-2 或两者),破坏宿主的蛋白质合成。Stx-1 与由 产生的志贺毒素相同痢疾志贺菌,而 Stx-2 的毒性更大。
最近的一项研究正在研究粘附侵袭性大肠杆菌(AIEC),它可以异常定植克罗恩病 (CD) 患者的回肠黏膜,并粘附和侵入 CD 患者的肠上皮细胞。
最近的另一项研究侧重于探索尿路致病性大肠杆菌外膜上的抗原(UPEC) 可导致无并发症的尿路感染,并进一步设计一种尿路感染疫苗以促进针对 UPEC 感染的保护性免疫。
传播途径:肠杆菌也可以直接在人与人之间传播,特别是在托儿所。 大肠杆菌 O157:H7可低剂量感染,在环境中可存活抵抗 10 个月以上。还有报告了潜在的空气传播。
常见食物来源:
大肠杆菌O157:H7 食物来源:
受污染的食物和水
生肉或未煮熟的肉类
未洗净的农产品
未经高温消毒的乳制品和果汁
动物产品的污染经常发生在动物的屠宰和加工过程中。使用牛或其他动物的粪便作为农作物的肥料会污染生产和灌溉用水。
预防治疗:患者可以通过标准的卫生预防措施得到保护,洗手尤为重要。
对于不复杂的病例,补液是唯一需要的治疗方法。当腹泻呈水样或有脱水迹象时,更换液体和电解质很重要。
抗生素通常被避免使用大肠杆菌 O157:H7因为一些证据表明抗生素治疗可能导致并发症。
目前还没有疫苗可以预防 大肠杆菌 O157:H7感染。
李斯特菌
李斯特菌(Listeria)是不形成孢子的、不分枝的、革兰氏阳性杆菌,能够通过完整的呼吸链生产三磷酸腺苷,并有多种发酵途径。这与他们作为微需氧、兼性厌氧菌的生活方式相吻合,属于厚壁菌门。
些种和菌株可在温度低至1°C或高达45 °C生长,广泛分布于自然界,可以从水,泥,植物和人类和动物的排泄物中分离出来。所有种类的李斯特菌都通过在 60°C下加热30 分钟而被杀死。
单核细胞增生李斯特菌(Listeria monocytogenes)是食源性病原体死亡的主要原因之一,尤其是在孕妇、新生儿、老年人和免疫功能低下的个体中 。 孕妇感染可能对胎儿造成破坏,导致流产、死产和出生缺陷。 它存在于腐烂的植物物质、污水、水和土壤、污水、水、动物饲料、新鲜和冷冻家禽、加工肉类、生牛奶、奶酪和人类中。
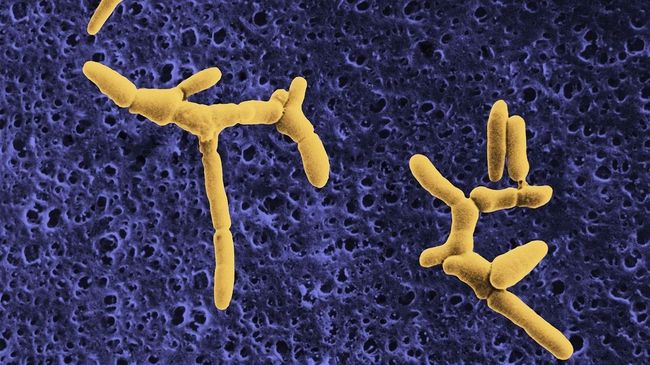
Listeria monocytogenes
它可以在极端温度 (1–45 °C) 和盐浓度下存活,这标志着它是一种极其危险的食源性病原体,尤其是在食物上 没有重新加热并且被许多动物物种无症状携带。 在各种生食中发现了这种细菌,例如未煮熟的肉类和蔬菜,以及在烹饪或加工后被污染的食物中。
它可以从肠道感染部位扩散到中枢神经系统和胎儿-胎盘单位。感染可导致脑膜炎(脊髓和大脑周围的膜发炎)、胃肠炎(胃和肠粘膜发炎)和败血症(细菌和毒素在血液中的全身传播)。
李斯特菌病是一种严重的感染,通常由食用受单核细胞增生李斯特菌污染的食物引起。 尽管它是一种相对罕见的疾病,死亡率高(20-30%),使其成为最致命的食源性威胁之一。
与许多其他食源性病原体不同,李斯特菌会在冰箱等寒冷环境中繁殖 。 它可以在潮湿的建筑物中迅速传播,从管道或天花板上滴落到食物上。 一旦李斯特菌进入食品加工厂,它们就可以在那里生活多年,有时会污染食品。
常见症状:
感染单核细胞增生李斯特菌的人可能会在食用受污染的食物后数小时或长达两到三天内开始出现症状。更严重的李斯特菌病可能需要三天到三个月的时间才能发展。
根据疾病的严重程度,症状可能会持续数天到数周。轻度症状可能包括发烧、肌肉酸痛、恶心、呕吐和腹泻。
如果出现更严重的李斯特菌病,症状可能包括头痛、颈部僵硬、精神错乱、失去平衡和抽搐。对于年幼的、老年人和免疫受损的李斯特菌病,可能会导致死亡。
单核细胞增生李斯特菌引起人类李斯特菌病,常见表现为败血症 、脑膜炎 、脑炎 、角膜溃疡、肺炎和孕妇宫颈感染,这可能导致 在自然流产或死产中。
高危群体: 李斯特菌病的严重程度各不相同,在某些情况下可能是致命的,尤其是老年人、免疫系统较弱的人或慢性病患者。
李斯特菌病对孕妇及其新生儿尤其危险,会导致怀孕期间出现严重并发症,包括流产和死产。
出生时感染李斯特菌病的婴儿可能会出现严重的健康并发症,需要立即就医、导致终生健康问题或导致死亡。怀疑自己有李斯特菌病症状(肌肉酸痛、恶心、颈部僵硬、头痛等)的女性应立即就医,并告诉医生多吃过的食物等。
致病机理:李斯特菌是细胞内病原体,它使用宿主产生的肌动蛋白丝在宿主细胞内运动。细菌通过在它们后面形成宿主肌动蛋白的“喷射尾”来推动自己穿过受感染细胞的细胞质。
当单核细胞增生李斯特菌侵入胃肠道上皮,然后进入宿主的单核细胞、巨噬细胞或多形核白细胞时,它变成血源性并在细胞内和细胞外繁殖。 在细胞内,它可以进入大脑并经胎盘迁移到孕妇的胎儿。
在感染单核细胞增生李斯特菌的动物(例如小鼠)中,细菌首先出现在巨噬细胞中,然后扩散到肝脏中的肝细胞 。 细菌会刺激一种反应,包括产生 γ 干扰素、巨噬细胞激活因子和细胞毒性 T 细胞反应。
单核细胞增生李斯特菌的发病机制还依赖吞噬宿主细胞中存活和繁殖的能力。 因此,毒力与细菌通过宿主细胞肌动蛋白的聚合在宿主细胞的细胞质内移动的能力有关。 分泌酶侵入允许单核细胞增生李斯特菌穿透上皮衬里的宿主细胞。 免疫系统通常可以通过使用专门针对李斯特菌抗原的 T 淋巴细胞在感染扩散之前消除感染。 然而,全身性疾病可能会随着免疫系统受损而发展。 另一个毒力因素是细菌通过粘附宿主细胞上的 D-半乳糖受体而与上皮细胞结合的能力。
传播途径:越来越多的证据表明,单核细胞增生李斯特氏菌在食品加工厂中持续存在数年甚至数十年是这种食源性病原体传播的重要因素,也是许多人类李斯特菌病爆发的根本原因。
单核细胞增生李斯特菌在其他食品相关环境(例如农场和零售店)中的持续存在也可能导致食品污染和病原体向人类传播。
预防:建议高危人群避免食用熟食肉类,除非加热到 165 华氏度的内部温度或在食用前加热至热气腾腾。
建议将熟食肉类与其他物品隔离开来,即使在冰箱中也是如此,因为细菌仍然可以在凉爽的温度下存活并传播到其他食物和表面。
弯曲杆菌
弯曲杆菌(Campylobacter spp )弯曲杆菌是一种革兰氏阴性病原体,是弯曲杆菌科的成员,而空肠弯曲杆菌是引起腹泻疾病的最常见原因之一。
弯曲杆菌属比较小(0.2-0.9 µm 宽和 0.2-5.0 µm 长),螺旋形,革兰氏阴性菌,有 18 个物种,6 个亚种和两个生物变种。
2000 年,Sanger 中心完成了空肠弯曲杆菌的基因组测序。研究结果显示空肠弯曲杆菌基因组有 1,641,481 个碱基对,包含 1,654 个蛋白质编码基因。空肠弯曲杆菌是迄今为止被测序的基因密度最高的细菌,其 94.3% 的基因组包含编码基因。
弯曲杆菌在含氧量低于 5% 的栖息地生长最好,它通常存在于动物的肠道中。弯曲杆菌定植于鸟类和哺乳动物的粘膜表面,利用它们的流动性在粘液流中存活。
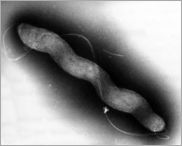
Campylobacter jejuni. From the Sanger Institute
弯曲杆菌属对盐度、冷冻和低于 5 的 pH 值敏感。它们与与食源性疾病相关的其他病原体非常不同,因为它们基本上是微需氧的,在含有约 10% 的 CO2 和约 5% 的 O2 的气氛中生长最好。 对人类致病的物种的生长温度范围也相当窄,最高温度约为 46 °C,最低温度为 30 °C。 这些被归类为嗜热弯曲杆菌。
致病机理:这种生物体可以首先附着在上皮细胞上,然后穿透它们来侵入上皮层。腹泻是由于上皮细胞受损所致,也可能发生全身感染,诱发更严重的疾病。
弯曲杆菌是一种弯曲的运动杆,通常带有鞭毛并导致体内细菌感染。 已经鉴定出在细胞表面产生唾液酸的基因组。 这种唾液酸使弯曲杆菌能够通过避免身体的免疫反应在宿主体内存活,有时甚至会混淆身体从而攻击自己。
常见病症:弯曲杆菌病和胃肠炎是两种非常常见的传染性疾病,它们是由一种空肠弯曲杆菌引起的。
一旦被弯曲杆菌感染,症状可能包括血性腹泻、痉挛、恶心和发烧。
细菌还可能导致高烧、 关节炎和吉兰-巴雷综合征(严重的、进行性肌肉无力)
弯曲杆菌每年引起的疾病比志贺氏菌和沙门氏菌加起来还要多。
来源和传播:在自然界中广泛发现,空肠弯曲杆菌可以在哺乳动物和鸟类的肠道中定殖。
大多数弯曲杆菌病病例与食用生的或未煮熟的禽肉、牛肉、受污染的牛奶和水或食用未煮熟的肉类(特别是鸡肉)而接触到弯曲杆菌。
所有用作食物的动物都可能携带弯曲杆菌许多伴生物种(家养宠物)也是如此。
来自自然环境(如地下水)的样本也经常含有这些病原体。
受肠道病原体污染的即食新鲜农产品给消费者带来了风险。
预防治疗:本病的预防措施与其他肠道感染病相同,主要为饮食卫生和个人卫生,以切断传播途径。
对病人实行消化道隔离。加强对已感染本菌的家禽、家畜的管理及治疗。食物及饮水均应煮沸。
如果养宠物,要定期检查清洗。
一般治疗:采取消化道隔离,对患者的粪便应彻底消毒,隔离期从发病到大便培养转阴。
发热、腹痛、腹泻重者给予对症治疗并卧床休息,饮食给予易消化的半流食,必要时适当补液。
严重病例可采用抗生素。
蜡样芽孢杆菌
蜡状芽孢杆菌(Bacillus cereus)是芽孢杆菌科的成员; 它们是革兰氏阳性、能动的杆状体,并且具有形成孢子的能力。
大多数芽孢杆菌属,遍布整个环境,包括土壤、淡水和海水环境。
蜡样芽孢杆菌产生的孢子具有附属物和/或菌毛,并且比任何其他芽孢杆菌孢子更具疏水性。 这些特性使孢子能够粘附在许多不同类型的表面上,并在清洁和卫生过程中很难去除。
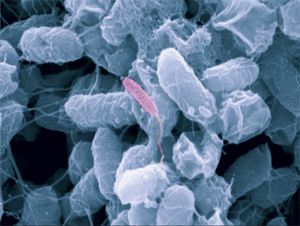
Reprinted with permission from G. O'Toole & D. Kadouri, Dartmouth Medical School
遗传和基因组分析表明,蜡状芽孢杆菌与炭疽芽孢杆菌非常相似,并且一些菌株具有类似于炭疽芽孢杆菌毒素的质粒。 根据 NCBI, 2017 检索到的数据,截至目前已完成 310 个基因组。基因组总长度中位数为 5.6626 Mb。
蜡样芽孢杆菌产生两种毒素,催吐(呕吐)和腹泻毒素,导致两种类型的疾病。
呕吐综合征是由细菌在食物生长阶段产生的呕吐毒素引起的。
腹泻综合征是由细菌在小肠中生长过程中产生的腹泻毒素引起的。
呕吐型起病快,以恶心、呕吐为特征,腹泻型起病晚,以腹泻、腹痛为特征。 这两种综合征(即腹泻和呕吐)都是蜡状芽孢杆菌内生孢子在烹饪过程中存活的结果,之后在储存过程中的某个时间点发生萌发和随后营养细胞的增殖。
常见症状:在大约 8-16 小时的潜伏期后,症状的特征是腹痛、恶心和腹泻。
腹泻综合征症状通常持续不超过 12-24 小时。
经过 1-5 小时的潜伏期后,呕吐综合征症状主要包括恶心和呕吐,并持续 6-24 小时。
常见食物来源:
蜡样芽孢杆菌普遍存在于食品生产环境中,然后扩散到各种食品中。经常与蜡样芽孢杆菌腹泻食物中毒有关的食物包括肉制品、汤、蔬菜、布丁、酱汁、牛奶和奶制品 。
与蜡样芽孢杆菌呕吐食物中毒有关的食物包括炒饭和煮熟的米饭、意大利面、面条和糕点。
腹泻综合征类型的食物中毒由不耐热肠毒复合物的作用引起,而呕吐综合征类型涉及耐热毒素的作用。
蜡状芽孢杆菌在 2006 年在荷兰(导致 5.4% 的食源性疾病暴发)和 2000 年在挪威(导致 32% 的食源性暴发)被报告为食源性疾病的主要病原体。
肉毒杆菌
肉毒杆菌(Clostridium spp)是梭菌属芽孢杆菌科的成员,是一种革兰氏阳性、厌氧产芽孢细菌,常见于土壤、沉积物、动物排泄物以及鸟类和哺乳动物的胃肠道。
有四类肉毒杆菌中毒,包括:
典型的食源性肉毒杆菌中毒,源于摄入食物中预先形成的毒素;
伤口肉毒杆菌中毒源于受感染伤口内的生物体生长后产生的毒素;
婴儿肠道内毒素分泌引起的婴儿肉毒杆菌中毒;
因肠道定植引起的肉毒杆菌中毒,在较大的儿童和成人肠道疾病或并发症导致缺乏微生物竞争。
其中食源性肉毒杆菌中毒是最常见的形式,代表在摄入被肉毒杆菌毒素污染的食物后发生的中毒。它主要由 A、B 和 E 型肉毒杆菌毒素引起 。
伤口肉毒杆菌中毒是伤口侵入的结果肉毒杆菌。
婴儿肉毒杆菌中毒是婴儿未成熟的胃肠道在食用被污染的食物后发生的肠道感染。肉毒杆菌(通常是蜂蜜或水)。
常见症状:摄入肉毒杆菌神经毒素的症状出现在食用受污染食物后12-36小时,最初可能包括恶心和呕吐。然而,这些症状之后会出现更具特征性的神经症状,包括视觉损伤和急性弛缓性麻痹,这些症状始于面部、头部和咽部的肌肉,下降至累及胸部和四肢肌肉,可能导致上呼吸道或膈肌麻痹引起的呼吸衰竭死亡。
在所有形式的疾病中,晚期症状包括眼肌麻痹(眼睑下垂和调节受损)、吞咽、言语和呼吸困难。
食物中毒最严重的原因之一是肉毒杆菌中毒,不立即治疗的人死亡的几率要高得多。
致病机理:肉毒杆菌是通过鞭毛运动,产生肉毒杆菌神经毒素,这是已知的最致命的毒素。肉毒杆菌毒素是一种神经毒性蛋白质,由两条多肽链通过二硫键连接而成。存在九种类型的毒素——从 A 到 H(C 分为 C1 和 C2)作用机制包括抑制神经肌肉突触中乙酰胆碱的释放,从而阻断神经冲动传递和肌肉麻痹。
肉毒杆菌神经毒素在细胞生长过程中合成,随后在细胞裂解过程中释放,蛋白裂解激活分子。
四种类别中引入的肉毒杆菌神经毒素通过血液运输到神经肌肉连接处,在那里毒素不可逆地结合到周围神经末梢上的受体,然后内化到神经细胞中。
传播途径:
肉毒杆菌存在于土壤、淡水、海洋沉积物和动物肠道中。食源性肉毒杆菌中毒与加工不当和滥用的香肠或家庭罐装食品有关;然而,近年来,肉毒杆菌中毒是通过食用受污染的食物,如土豆沙拉、炒洋葱、蒜酱、奶酪、酸奶、豆沙和橄榄获得的。
常见的食物来源:通常抽样的食物来源主要包括蜂蜜,蜂蜜不应喂养1岁以下的婴儿,以及鱼、肉、蔬菜和婴儿食品。各种食物,如罐装玉米、辣椒、绿豆、汤、甜菜、芦笋、蘑菇、熟橄榄、菠菜、金枪鱼、鸡肝和鸡肝、猪肝、午餐肉、火腿、香肠、茄子馅、龙虾、熏鱼和咸鱼都与肉毒毒素有关。
2006年泰国爆发的一次大规模疫情(209例病例)与食用不充分的家庭罐装竹笋有关。2007年,美国一种商业热狗辣椒酱罐头的热处理不充分与8起肉毒杆菌中毒案件有关,最初导致召回3900万罐,随后扩大召回1.11亿罐。对冷藏食品的温度滥用也导致了几次严重的食源性肉毒杆菌中毒,包括与商用冷冻胡萝卜汁和商用鸡肉馅饼有关的肉毒杆菌中毒。
在大规模感染的情况下,任何国家的医院基础设施都无法为所有患者提供足够的护理。此外,该菌发病率高,培养和运输相对容易。
诊断治疗:肉毒中毒的诊断通常很困难,包括血清、粪便或食物样本中的毒素证明。
怀疑肉毒杆菌中毒的患者应立即住院治疗,并立即给予抗毒素治疗。
治疗包括插管和通气,因为呼吸肌麻痹是肉毒中毒死亡的主要原因。还推荐使用青霉素、四环素、甲硝唑和氯霉素进行抗生素治疗,但应避免使用氨基糖苷类药物,因为它们可能会引起额外的并发症。
金黄色葡萄球菌
黄色葡萄球菌(Staphylococcus aureus)是世界上肠胃炎的第二大病因(仅次于沙门氏菌病)。它的食物中毒特性是由于食物中预先形成了葡萄球菌肠毒素。
葡萄球菌是不形成孢子的球菌,呈簇状排列。它们对高糖(高达 20%)和盐(高达 10%)浓度具有渗透性。这些细菌可以在 6°С 到 45-47°С 的广泛温度范围内繁殖。虽然它们不能在高温烹饪中存活,但它们的毒素(A、B、C1、C2、C3、D、E、G、K、I 和 J)具有耐热性,可以在 100°С 下烹饪数小时而不被破坏。此外,葡萄球菌肠毒素不会影响食物的气味和味道。
葡萄球菌属除了感染宿主口腔、血液、乳腺以及肠道、泌尿生殖系统和上呼吸道外,还可以在哺乳动物和鸟类的皮肤和皮肤腺体中找到这种细菌。能在干燥状态下长期存活,与空气、灰尘、污水和水隔离,使其成为抵抗力最强的非孢子病原体之一。
常见症状:葡萄球菌毒素起效极快——潜伏期为食用受污染食物后 20 至 30 分钟至 6 至 8 小时。
症状可能包括呕吐、恶心、腹部绞痛、头痛、头晕、寒战、出汗、全身无力、肌肉痉挛和/或虚脱,以及腹泻,通常会在 1-2 天内消退。只有更多地接触这种毒素才会导致某些人感染性休克和死亡。仅在极少数情况下,报告了因急性低血压而导致的死亡。
此外,金黄色葡萄球菌还会引起皮肤感染,例如疖子、蜂窝织炎、脓疱病和术后伤口感染,但也可能与更严重的感染有关,例如菌血症、肺炎、骨髓炎、脑炎、脑膜炎以及肌肉、泌尿生殖道、中枢神经系统的脓肿神经系统和各种腹部器官。
中毒性休克综合征是一种类似于感染性休克的病症,由中毒性休克综合征毒素 1 的产生引起,已归因于葡萄球菌。
传播方式:
金黄色葡萄球菌和食物的污染可以通过直接接触、皮肤碎片间接或呼吸道飞沫发生,大多数葡萄球菌食物中毒病例可追溯到制备过程中的食物污染,原因是冷藏不足、烹饪或加热不足或个人卫生差。
此外,餐厅人员可能是重要的污染源,因为感染传播的典型方式之一是接触-消化途径。
常见食物来源:含有金黄色葡萄球菌的食物包括碎牛肉、猪肉香肠、碎火鸡、鲑鱼排、牡蛎、虾、奶油馅饼、牛奶和熟食沙拉。
预防:它们很难用热灭活,因为灭活它们所需的温度高于杀死生物体所需的温度。
预防葡萄球菌食物中毒是通过在准备食物时采取适当的卫生和卫生措施来完成的。最关键的是用肥皂或酒精洗手;戴手套;快速冷却;和准备好的食物的冰箱储存。
治疗是通过液体和电解质置换来支持的。
患有严重疾病的人可能需要静脉输液。
抗生素对治疗这种疾病没有用,因为毒素不受抗生素影响。
产气荚膜梭菌
产气荚膜梭菌(Clostridium perfringens),属于芽孢杆菌科(Bacillaceae)的一种革兰氏阳性产孢菌,是食源性疾病的重要病因。
它们是不能运动的、被包裹的杆状细胞,可产生蛋白质毒素并形成能抵抗各种环境压力(如辐射、干燥和热)的孢子。在 6 至 50 °C 的温度范围内生长,但更喜欢 43 至 47 °C 的最佳温度。pH 值为 5.0–9.0,但 6.0–7.2是首选。
孢子可以在土壤中找到,是肠道和阴道的正常菌群。根据进入主机的入口,产气荚膜梭菌导致气性坏疽(梭菌性肌坏死)或食物中毒。根据产生四种主要毒素——α、β、ε 和 iota,它被分为五种血清型(A、B、C、D 和 E)。
气性坏疽是一种急性、严重的伤口感染,具有高度侵袭性。细菌在受伤的组织(肌肉)中繁殖并产生各种毒素。最重要的是α-毒素(卵磷脂酶),它会破坏细胞膜,包括红细胞膜,并导致溶血。酶活性负责在受感染组织中释放气体。临床上,感染表现为创面疼痛、水肿、蜂窝织炎、坏死等。死亡率相对较高。实验室诊断包括厌氧培养和生化试验。
常见症状:食源性感染的潜伏期为 8-16 小时,该病的特征是水样腹泻、痉挛和呕吐。通常,它会在 12-24 小时内得到解决。
产气荚膜杆菌是在人类临床标本中发现的最普遍的梭菌属物种,不包括粪便,并且与简单的伤口感染至肌坏死、梭菌蜂窝织炎、腹内脓毒症、坏疽性胆囊炎、流产后感染、血管内溶血、菌血症、肺炎、胸腔和胸腔积液有关。硬膜下脓胸和脑脓肿。生物体的孢子和细胞经常与许多表面的灰尘污染有关,包括肉类和贝类等食物,因为它在整个环境中无处不在。
致病机理:产气荚膜梭菌有五种产毒素类型:(A到E),它们都产生一种在肌肉坏死中起作用的α毒素(磷脂酶)。B型菌株产生β-和ε毒素,D型菌株也产生ε毒素,E型菌株产生iota毒素。在美国,几乎所有报告的涉及产气荚膜梭菌的食源性胃肠炎病例都是由于摄入了高度污染的食物,这些细胞在小肠内形成孢子并产生肠毒素而导致的a型感染。产孢过程中产生的肠毒素在细胞裂解过程中随孢子一起释放。释放后,肠毒素与上皮细胞结合,造成细胞毒性细胞膜损伤和随后的通透性改变,导致腹泻和腹部痉挛。它进入血流并导致肾脏损伤和肺水肿。该毒素还具有导致严重神经损伤的极端嗜神经性。
注意尚无关于毒素对人类影响的知识——所有数据均来自动物实验。
传播方式:食源性疾病几乎总是由温度滥用引起的,在许多情况下,食物载体是烹调不当的肉或肉制品,这些肉或肉制品烹调和/或冷却过慢,或加热不足,使存活的孢子萌发,导致营养细胞增殖。在144起(50%)由单一食品引起的疫情中,牛肉是最常见的商品(66起,46%),其次是家禽(43起,30%)和猪肉(23起,16%)。
产气荚膜梭菌引起的疫情经常发生,而且往往规模很大,如果在农场或屠宰场防止生肉和家禽产品受到污染,或者在污染后,如果这些产品得到适当处理和制备,就可以预防,尤其是在餐厅和餐饮设施。
预防治疗:主要是对症,青霉素 G 是首选的抗生素,但更重要的是伤口的外科治疗。
致病性弧菌种类
弧菌属(genus Vibrio)隶属于弧菌科,包含超过35种,其中近一半在过去20年中已被描述,超过三分之一对人类有致病性。本属的有机体是非孢子形成的,主要是运动的,兼性厌氧的,革兰氏阴性的直杆或曲杆。
霍乱弧菌、副溶血弧菌、和创伤弧菌是革兰氏阴性、逗号形细菌中最重要的导致食物中毒的弧菌物种。
霍乱弧菌食物中毒与食用生的或未经充分热处理的海产品有关。弧菌在 10°C 下很容易存活,并在 30-37°C 的温度下快速繁殖,生海鲜中的世代时间为 12-18 分钟。弧菌可以在碱性环境和高浓度 NaCl(高达 10%)下分裂,但不能抵抗高温(>70°C)和脱水。
常见症状:在4至96小时的潜伏期后,副溶血弧菌(V. parahaemolyticus)肠胃炎包括恶心、呕吐、头痛、腹部绞痛、轻微发热、寒战和偶尔带血的水样腹泻。除脱水外,其他并发症可能包括低血容量性休克、低血糖和代谢性酸中毒。
暴露于污染水后的其他症状可能包括感染的伤口、眼睛和耳朵。
尽管症状通常是自限性的,仅持续2-3天,但严重的病例可能导致痢疾、原发性败血症或霍乱样疾病,并有可能死亡。预先存在的疾病(如肝病、酒精中毒、糖尿病、抗酸药、消化性溃疡病、免疫紊乱等)的存在极大地增加了发展为胃肠炎、伤口感染或败血症等临床综合征的可能性。
致病机理:副溶弧菌具有四种溶血成分,包括耐热直接溶血素(TDH)、不耐热直接溶血素、磷脂酶a和溶血磷脂酶。副溶血菌具有侵袭性,可以穿透固有层进入血液循环,正如在心脏、脾脏、胰腺和肝脏中发现的一样。
传播途径:胃肠炎通常与食用生的、煮熟不充分的或煮熟但再污染的海鲜有关。如生吃的软体动物(生牡蛎)或甲壳类动物,生吃的,未煮熟的,甚至煮熟后被污染的,或暴露于受污染水源的开放性伤口。
它通常通过饮用水传播,但也可以通过受污染的食物和人类接触传播。
常见食物来源:
传播媒介的食物来源包括螃蟹、对虾、扇贝、海藻、牡蛎和蛤蜊。
副溶血菌是细菌性食源性疾病暴发的常见原因,也是许多亚洲国家(包括日本和印度)细菌性食源性疾病暴发的主要原因之一。中国广东省,副溶血性弧菌感染被认为是主要与海鲜消费相关的细菌性疾病的主要原因。 2010-2014年,中国食源性疾病监测网共报告副溶血性弧菌暴发71起,发病933例,住院117例,无死亡。
预防:由于霍乱是典型的水源性和食源性感染,因此预防与高度个人卫生和卫生措施有关。
在流行地区或暴发期间,应使用瓶装水、煮沸水或处理过的水来饮用和准备食物。任何海鲜也应该新鲜烹制并趁热食用。
食为防止高温季节交叉污染、烹调不当、贮藏不当等引起副溶血性弧菌暴发,应加强海产品从生产阶段到消费阶段的安全监管。避免即食食品与未煮熟的海产品交叉污染,特别是在温暖的天气月份。
治疗:霍乱的治疗需要紧急、充分和适时的补液。通常,用低渗透压或谷类溶液口服补液,必要时补充静脉补液和电解质,足以将致死病例减少到所有感染患者的 1%。
此外,补锌可缩短霍乱患儿腹泻的持续时间和严重程度。抗生素虽然是次要措施,但也有帮助,因为它们可以限制疾病的持续时间。
建议中度和重度患者使用它们,但应根据当地的抗生素敏感性模式确定其选择。
常见预防食物中毒的四个步骤
食品安全的四个步骤:清洁、分离、烹饪、冷藏。
清洁:经常洗手和清洁表面。
导致食物中毒的细菌可以在许多地方存活并在厨房周围传播。
在准备食物之前、期间和之后以及进食前,用肥皂和水洗手 20 秒。
用热肥皂水清洗餐具、砧板和台面。
在流水下冲洗新鲜水果和蔬菜。
分离:不要交叉污染。
生肉、家禽、海鲜和鸡蛋可以将细菌传播到即食食品中,除非将它们分开放置。
对生肉、家禽和海鲜使用单独的砧板和盘子。
在杂货店购物时,让生肉、家禽、海鲜和它们的汁液远离其他食物。
将生肉、家禽、海鲜和鸡蛋与冰箱中的所有其他食物分开。
烹饪:到合适的温度。
当内部温度升高到足以杀死可能使您生病的细菌时,食物就可以安全地煮熟了。
判断食物是否安全煮熟的唯一方法是使用食物温度计。您无法通过检查食物的颜色和质地来判断食物是否安全煮熟。
使用食物温度计确保食物烹饪到安全的内部温度。
冷藏:立即冷藏。
如果将细菌置于室温或 更高温度的“危险区”中,细菌会迅速繁殖。切勿将易腐烂的食物放在外面超过 2 小时(如果室外温度超过32度,则为 1 小时)。
将冰箱保持在 4°度 或以下,并知道何时将食物扔掉。
在2小时内冷藏易腐烂的食物。(如果室外温度高于 33度,请在 1 小时内冷藏。)
在冰箱、冷水或微波炉中安全解冻冷冻食品。切勿在柜台上解冻食物,因为细菌会在达到室温的食物部分迅速繁殖。
厨房食品安全
厨房水槽 :
洗手是预防食物中毒最重要的事情之一。
洗手的20秒 用肥皂和流水。擦洗手背、手指之间和指甲下。
水果和蔬菜去皮前洗净。当您切或剥皮时,细菌会从新鲜农产品的外部传播到内部。
不要清洗生肉、家禽或鸡蛋。清洗这些食物实际上会传播细菌,因为果汁可能会溅到水槽或柜台上。
砧板和餐具 :
对农产品和生肉、家禽、海鲜和鸡蛋使用单独的砧板、盘子和刀具。
每次使用后,用热肥皂水或洗碗机(如果可以用洗碗机清洗)清洗。
冰箱:
扔掉发霉坏掉的食物,以及与它一起存放或接触它的任何其他食物。
清空冰箱清空冰箱中的其余物品, 清洗可拆卸部件 用热肥皂水用手清洗搁架、抽屉和任何其他可拆卸部件。
用干净的毛巾擦干。
外出就餐食品安全
尽量选择有完成食品安全培训的餐厅。适当的食品安全培训有助于改进做法,减少传播食源性细菌和疾病的机会。
寻找安全的食品处理过程的后厨和开放厨房的餐厅。 请检查以确保工人使用手套或餐具来处理不会进一步煮熟的食物,例如熟食肉类和沙拉蔬菜。
食用煮熟的食物。 某些食物,包括肉类、家禽和鱼类,需要烹饪到足够高的温度以杀死可能存在的有害细菌。如果在餐厅吃到未煮熟的肉类、家禽、海鲜或鸡蛋,请送回重新烹饪,直到可以安全食用。
避免温热食物。冷食宜冷食,热食宜热食。如果您从自助餐或沙拉吧选择食物,请确保热食是热气腾腾的,而冷食是冷藏的。当食物处于 40°F 到 140°F 之间的危险区域时,导致食物中毒的细菌会迅速生长。
正确科学的常识认知
有机食物并不意味着它是安全的。
食品可能带有经过认证的有机标签,但仍然不能安全食用。
目前全球有机食品销售大幅流行。有机这个词本身有多种解释,“有机”并不一定意味着食物可以安全食用。
根据联合国粮食及农业组织 (FAO)的说法,有机是一种遵循某些规则和准则来种植食物的方法。当食品获得有机认证时,这意味着在整个生产、处理、加工和销售过程中都符合特定标准。
有机是指导致购买和消费食物的步骤,而不是最终产品。此外,这些阶段和要求可能因国家/地区而异。
关于有机农业有两个常见的误区:
1)有机农业不含农药 ×
普遍的认识是有机食品不含农药。然而,事实并非如此,因为饮食中的大量杀虫剂是植物本身在生理上产生的。在高剂量下,即使是这些种类的农药也对人体健康有害。有机农业的主要区别在于所用农药的类型。
2)有机食品比传统食品更安全 ×
有机标签并不能保证食品安全。标签不涉及最终产品的特性。传统和有机农业系统都有生产安全食品的潜力。
有机食品安全很大程度上由消费者决定。人们通常认为有机食品更美味、更健康、更环保——而且更安全。然而,所有食品,无论它们是如何种植或饲养的,都必须进行食品安全评估。
例如沙门氏菌爆发、害虫侵扰或霉菌生长,可能发生在食品生产的任何阶段,无论该食品是否为有机食品。正确的食物储存和准备在确保食物安全方面发挥着重要作用。
经过认证的有机食品越来越受欢迎,预计在不久的将来,这种需求将显著增加。为了地球、生态系统和经济的健康,有机食品是一种有益的选择,尽管它并不等于食品安全。
食品安全是健康的重要组成部分,任何准备和处理食品的人都必须采取正确的措施来确保食品安全食用,这一点很重要。
声明: 本账号发表的内容仅是用于信息的分享,仅供学习参考使用。 在采取任何预防、治疗或治愈的措施之前,请先咨询临床医生。
主要参考文献
Bintsis T. Foodborne pathogens. AIMS Microbiol. 2017;3(3):529-563. Published 2017 Jun 29. doi:10.3934/microbiol.2017.3.529
Aebi, Markus. Institute of Microbiology. 2003. Research- Group Aebi- Yeast.
Food & Drug Administration. 7 Apr 2003. Center for Food Safety & Applied Nutrition. Campylobacter jejuni.
Genome: The Sanger Institute. 9 Feb 2000. Ecology: Studio Chem. 2004. Campylobacter jejuni.
Wassenaar, T. W., D. G. Newell. The Prokaryotes: An Evolving Electronic Resource for the Mircobiological Community. 2004. Springer-Verlag New York, LLC.
Pathology: Food & Drug Administration. 7 Apr 2003. Center for Food Safety & Applied Nutrition. Campylobacter jejuni.
MEdIC. Medical Education Information Center. 2004. Campylobacter
Atlanta, Ga. "Foodborne Disease Outbreak Investigation, Epidemiologic Case Study."
Reed, Jennifer Leanne. "Model Driven Analysis of Escherichia coli Metabolism." 2005.
Theivagt, A.E., Friesen, J.A. (2006). “Purification and characterization of Listeria monocytogenes HMG-CoA reductase” FASEB Journal 20 (4, Part 1): A472 MAR 6 2006.
Sallami, Lamjed; Marcotte, Michele; Naim, Fadia; Ouattara, Blaise; Leblanc, Claude; Saucier, Linda (2006). “Heat inactivation of Listeria monocytogenes and Salmonella enterica serovar Typhi in a typical bologna matrix during an industrial cooking-cooling cycle” Journal of Food Protection 69 (12): 3025-3030 DEC 2006.
Rouquette, C., Berche, P. (1996). The pathogenesis of infection by Listeria monocytogenes. 12(2): 245-258.
Dykes, Gary A. (2003). “Influence of the adaptation of Listeria monocytogenes populations to structured or homogeneous habitats on subsequent growth on chilled processed meat.” International Journal of Food Microbiology 85 (3) : 301-306 25 August, 2003.
Fleming, D.W., S.L. Cochi, K.L. McDonald, J.Brondum, P.S. Hayes, B.D. Plikaytis, M.B. Holmes, A. Audurier, C.V. Broome, and A.L. Reingold. (1985). “Pasteurized milk as a vehicle of infection in an outbreak of listeriosis” N.Engl. J. Med. 312:404-407.
Doumith M, Cazalet C, Simoes N, Frangeul L, Jacquet C, Kunst F, Martin P, Cossart P, Glaser P, Buchrieser C. (2004) “New aspects regarding evolution and virulence of Listeria monocytogenes revealed by comparative genomics and DNA arrays.” Infect Immun. 2004 Feb;72(2):1072-83.
Feresu SB, Jones D. (1988). “Taxonomic studies on Brochothrix, Erysipelothrix, Listeria and atypical lactobacilli” J Gen Microbiol. 1988 May;134(5):1165-83.
Hain, T. (2006). Whole-genome sequence of Listeria welshimeri reveals common steps in genome reduction with Listeria innocua as compared to Listeria monocytogenes. Journal of bacteriology, 188(21), 7405-7415.
O'Neil, H. (2006). Listeria monocytogenes flagella are used for motility, not as adhesins, to increase host cell invasion. Infection and immunity, 74(12), 6675-6681.
Nightingale, K.K., et al. (2004). Ecology and Transmission of Listeria monocytogenes Infecting Ruminants and in the Farm Environment. American Society for Microbiology, 2004 Aug: 4458-4467.
Mead, P.S., L. Slutsker, V. Dietz, L.F. McCraig, J.S. Bresee, C. Shapiro, P.M. Griffin, and R.V. Tauxe. (1999) Food-related illness and death in the United States. Emerg. Infect. Dis. 5:607-625.
Gray, M.L., and A.H. Killinger. (1966). Listeria monocytogenes and listeric infection. Bacteriol. Rev. 30:309-382.
Foodborne illness acquired in the United States—major pathogens. DOI PubMedexternal icon
Foodborne disease outbreaks in correctional institutions—United States, 1998–2014. DOI PubMedexternal icon Marlow MA, Luna-Gierke R, Griffin PM, Vieira, AR. American Journal of Public Health. 2017 Jul; 107(7): 1150–1156.
Epidemiology of foodborne disease outbreaks caused by Clostridium perfringens, United States, 1998–2010. DOI PubMedexternal icon Grass JE, Gould LH, Mahon BE. Foodborne Pathog Dis. 2013 Feb; 10(2): 131–36.
Notes from the field: Clostridium perfringens gastroenteritis outbreak associated with a catered lunch—North Carolina, November 2015. DOI PubMedexternal icon Rinsky JL, Berl E, Greene V, et al. MMWR Morb Mortal Wkly Rep 2016; 65: 1300–1301.
Foodborne disease outbreaks caused by Bacillus cereus, Clostridium perfringens, and Staphylococcus aureus—United States, 1998–2008. DOI PubMedexternal icon Bennett SD, Walsh KA, Gould LH. Clin Infect Dis. 2013 Aug; 57(3): 425–33.