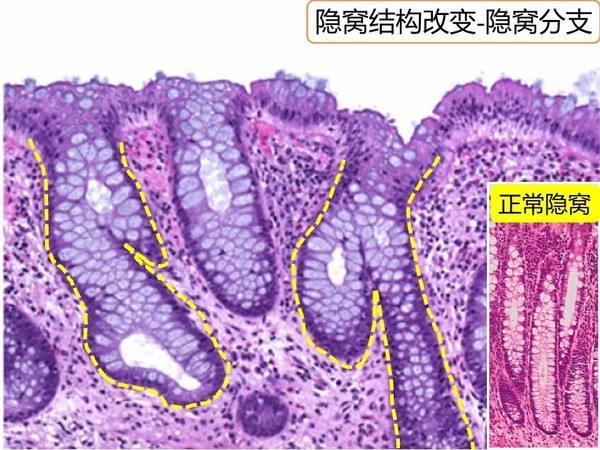
医生给小刚做了结肠镜检查并取标本到病理科做组织学检查。结肠镜检查显示直肠、乙状结肠粘膜弥漫性充血、水肿,血管纹理模糊,可见脓性分泌物,病变明显处见多发性浅溃疡,提示溃疡性结肠炎。组织学检查显示直肠粘膜组织见弥漫性炎症反应,固有膜内弥漫性淋巴细胞、浆细胞、中性粒细胞浸润,可见隐窝脓肿,隐窝腺体萎缩破坏,提示溃疡性结肠炎。医生解释溃疡性结肠炎是肠道慢性炎症性疾病,不能彻底根治,需吃药和灌肠治疗2年以上。
溃疡性结肠炎是结肠粘膜的弥漫性、炎性、溃疡性疾病。病变大多数自直肠和乙状结肠开始,逐渐向近侧结肠扩展,以致累及整个结肠,有时也可累及回肠。本病在我国的发病率低于欧美各国。任何年龄都可罹患,以20~40岁居多,男女发病率相接近。
病因和发病机制都不明。可能与遗传、感染、环境因素有关,多认为是自身免疫病。据报道在大约不到半数的患者血清中可查出抗自身结肠细胞抗体,可与结肠组织浸液起交叉反应,引起肠粘膜免疫性损伤。自身免疫学说主要为:T细胞、抗体攻击自身结肠细胞;核周型抗中性粒细胞浆抗体引起的交叉反应。肠道细菌产生的硫化物。阿米巴痢疾,对食物(特别是牛奶含量高)的敏感性、精神创伤及粘膜溶菌酶分泌的增加,可能和本病有关。
其病理变化①肉眼观察最初为结肠粘膜充血并有点状出血,粘膜隐窝有小脓肿;脓肿逐渐扩大,局部粘膜表层坏死脱落,形成浅表小溃疡并可累及粘膜下层;溃疡可融合扩大或互相穿通形成窦道。病变进一步发展,肠粘膜可出现大片坏死形成大溃疡,有假息肉(残存的肠粘膜充血、水肿并增生形成息肉样外观)。②镜下早期可见肠粘膜隐窝小脓肿,粘膜及粘膜下层可见中性粒细胞、淋巴细胞、浆细胞及嗜酸性粒细胞,有广泛溃疡,溃疡底部有时可见急性血管炎,血管壁呈纤维素样坏死。溃疡边缘假息肉处可见有异型增生(提示癌变可能),晚期肠壁有大量纤维组织增生。
临床表现主要取决于结肠受累范围、炎症严重程度及病期长短。①基本症状是腹泻,血性粘液稀便,病情重时每日排便可达10~30次,累及直肠者可有里急后重。下腹部可有痉挛性疼痛,排便后减轻,严重腹泻则不常见。腹部检查结肠部位有压痛。②严重的溃疡性结肠炎有重度腹泻、便血、发热、心动过速和水电解质平衡紊乱。③病情最严重时,结肠中毒性扩张伴腹胀、高热,如不及时治疗往往死于结肠穿孔。溃疡性结肠炎症状发作和缓解可交替出现,发作可持续数日到数月。④在疾病的慢性期,可无明显中毒症状,但由于肠壁纤维化,呈一僵硬管道,影响吸收和排便功能,病人可呈现高度消耗。病变限于直肠、乙状结肠者症状多轻微。儿童期发病,常有发育障碍。病变限于乙状结肠者称远端溃疡性结肠炎,病情较轻;继续向上发展可累及全结肠,称为全结肠溃疡性结肠炎,可发生多种严重的并发症。约15%的病例病变侵及末端回肠而称为溃疡性回肠结肠炎。少数病例,病变开始局限于结肠的某一段,直肠、乙状结肠可不受累,称为节段性溃疡性结肠炎。
预后及并发症 ①预后好:反复发作,轻度,长期可缓解;②预后不良:急性暴发型伴有并发症(可引起结肠周围脓肿、腹膜炎;中毒性扩张亦称中毒性巨结肠在疾病的最初阶段亦可能是慢性过程的急性发作,表现为病情突然加重,呈毒血症表现、体温升高、精神失常及腹胀、腹痛、心动过速,高度扩张可导致结肠穿孔;高癌变率:溃疡性结肠炎的结肠癌并发率为3~6%。全结肠受癌累及者较病变局限于左半结肠者显著增多,儿童期发病者癌发生率高,患病时期在10年以上者,并发癌的机会亦有显著增加。)③预后差:慢性持续型,反复发作频繁。;溃疡性结肠炎合并直肠、结肠癌者一般预后较差。
其诊断及其鉴别①根据临床表现:持续或反复发作腹泻和粘液脓血便,腹痛,里急后重,伴或不伴有全身症状。②血常规可有贫血,粪常规包括隐血试验、细菌培养③主要依据结肠内窥镜直接观察和活检,所以之前一直未搞清楚病情,也可以明白结肠镜检查的必要性。还可以有X线钡灌肠粘膜皱襞紊乱变平④注意鉴别CD(病变分布,病变间粘膜常正常),急性细菌性肠炎(粪便细菌培养阳性,抗生素治疗有效),阿米巴肠炎、血吸虫病(虫体阳性),肠易激综合征(无脓血便)。
治疗期应时常观察病变部,防止其癌变的可能。①内科治疗溃疡性结肠炎基本上应采用内科治疗,包括休息,进易消化、富营养、有足够热量的饮食,对牛奶过敏者避免奶类食品。对暴发性病例应禁食,给予静脉营养及输血,注意水电解质平衡。腹泻重时可给予阿片酊、可待因等止泻药。②药物治疗,主要是氨基水杨酸,抑制PG和LT的合成;病情严重者需用皮质类固醇如糖皮质激素治疗,激素治疗过程中必须严密观察其副作用;免疫抑制药物如硫唑嘌呤等治疗价值还不肯定。③外科治疗的适应证在急性发作期为经内科治疗7~10天情况无改善者;有严重并发症如中毒性结肠扩张、结肠穿孔,大出血等;在慢性期为经内科治疗后仍反复发作健康状况不断下降者; 结肠纤维性狭窄时;并发结肠癌者;肛周并发症者; 结肠外的全身并发症恶化如有关节损害、肝功能障碍等及儿童病例。目前趋势是对有手术适应证的慢性病例及早进行手术,以免因出现威胁生命的并发症如结肠穿孔、大出血或中毒性结肠扩张而作急症手术。手术方式应根据病变范围、病人全身情况做全结肠切除末端回肠造口或次全结肠切除,可一期或分期进行。
针对本案例的小刚病情属于慢性早期,建议配合内科治疗。不推荐手术切除,毕竟病情还未非常严重,切掉一段对以后的消化影响较大,而且本案例小刚溃疡累及直肠,一般不建议切除直肠。但到病情严重期或晚期或有癌变可能可采取手术切除。
灌肠可有效提高病变位置的药物浓度,减少药物进入血液循环总量,降低不良反应的发生率。
医学上对于顽疾的治疗还处于研究阶段,希望患者及其家属配合治疗,同时要不断研究,争取早日克服此病。
关于学医这个真的是道阻且艰,其实对于很多学医的大学生来说,学习的过程都太长,还有医闹也在磨蚀着我们的耐心。陈道明先生说"演员就该这样",我们作为医生,与生命和人为研究对象,救死扶伤这是我们的职责所在,我们不应该犯丝毫的错,否则就可能是永远的罪过。我不敢保证我能多么优秀,只希望我不断进步,逐渐靠近一位合格的医生。所以医生并不神圣,护士也不是天使,我们只是选择了这份工作,我们在凭着自己的良心履行我的职责。