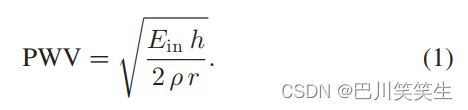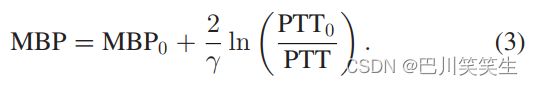一种用于夜间和无袖测量血压手臂可穿戴设备【翻译】
一种用于夜间和无袖测量血压手臂可穿戴设备
摘要
24小时血压(BP)对心血管风险筛查有重要的预后价值,但目前的BP设备主要是袖带式的,不适合长期测量BP,尤其是夜间。在本文中,我们开发了一种可穿戴臂带脉冲传输时间(PTT)系统,用于24小时无袖带BP测量,并在无人值守的实验室外环境中进行评估。10名健康的年轻受试者参与了这项动态研究,使用这种可穿戴系统每隔30分钟测量一次PTT,使用标准振荡式动态血压监测仪测量参考血压。针对BP和PTT两种BP设备测量原理不同导致记录时间不重合的问题,提出了一种新的估计方法:根据定义的准则从原始数据中去除PTT中的瞬态,然后均匀内插、低通滤波、重采样,在记录BP时进行同步。结果表明,夜间PTT与动态范围为21.8 14.2 mmHg的收缩压(SBP)的相关性从0.50 0.24提高到0.62 0.20 (p <0.1),估算值与参考值之间的收缩压差从0.7 10.7 mmHg提高到2.8 8.2 mmHg,均方根误差从10.7 mmHg降低到8.7 mmHg。此外,该方法在夜间获得的SBP极低频分量与PTT的相关性为0.80 0.10,而在动态BP范围13.5 8.0 mmHg时,二者的差异为2.4 5.7 mmHg。因此,从这项研究中可以得出结论,提出的可穿戴系统有很大的潜力用于夜间收缩压监测,特别是测量长期的平均收缩压。
简介
心血管疾病(CVD)仍然是全球头号死亡原因[1]。2008年,心血管疾病导致。全球有1 700万人死亡,占所有死亡人数的近三分之一,估计到2030年这一数字将达到2 330万人。血压(BP)是预测心血管事件最重要的危险因素之一。然而,临床血压一直受到质疑,因为它由于白衣效应[3]可能不能反映正常BP水平。24小时动态血压监测越来越多地应用于高血压[4]的临床诊断和治疗。其他相关参数,如夜间血压和血压变异性,已被证明能够为预测CVD事件[5]、[6]提供独立的临床价值。
虽然门诊血压动态监测的重要性已经得到了认可,但目前的血压测量设备主要是袖带式的,测量时袖带膨胀会造成不适,不适合长期监测,尤其是夜间。脉冲传递时间(Pulse transit time, PTT)被定义为脉搏从心脏传递到外周部位的时间,已被提议作为BP[7][10]的潜在替代指标。由于PTT可以通过可穿戴设备[11][13]从心电图(ECG)和光容积描记图(PPG)中轻松获得,它为动态血压监测提供了一个非常实用的解决方案。然而,目前的大多数研究都集中在BP和PTT之间的短期相关性,旨在验证PTT对拍间BP估计的潜力。例如,最近的两项研究报告了在实验室环境下连续一夜的血压和PTT,但只研究了几分钟内的搏动血压和PTT之间的相关性,而不是一夜之间的相关性。据作者所知,还没有研究调查在实验室外的日常生活环境中,24小时内或一夜之间的血压和PTT之间的相关性。因此,本研究旨在探讨PTT能否在无人值守的环境下替代24hBP。
体系和方法
系统设计
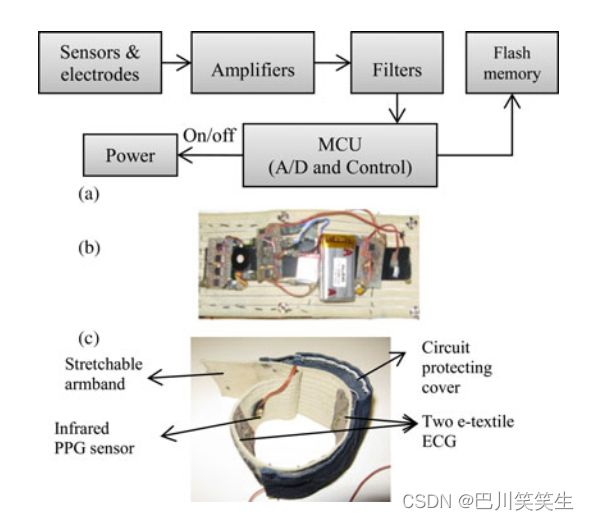
研制了一种基于臂章的可穿戴监测装置,用于动态心电图和PPG的测量,如图1所示。心电图由三个电极测量。这种可穿戴设备是我们在[16]中报道的系统的改进版本。在该系统中,为了避免长导线穿过身体,将两个电子纺织电极缝在包裹在左臂上的臂带中,另一个采用粘接Ag Ag/Cl电极,放置在受试者胸部右侧。臂带上的一个电极与右腿驱动电路作为一个普通电极,以主动消除共模干扰。在反射模式下,采用近红外LED发射体和光电晶体管测量PPG。采集到的ECG和PPG分别用0.5 17和0.5 10 Hz的带通滤波器进行放大和滤波。滤波后的模拟信号由单片机ATmega 8对采样速率为500hz、分辨率为8位的模拟信号进行数字化处理,存储在臂章上的闪存模块中。为节约电能,设计单片机每30分钟接通一次电源,记录1分钟数据后再切断电源。采用蜂鸣器提醒被试在信号录制过程中保持静止,避免运动伪影。
图1所示。臂带可穿戴式24小时心电和PPG测量装置。
(a)系统框图。(b)系统电路。©最后包装为可伸缩臂带。
协议
本研究招募了10名健康青年受试者(27名3岁)。监测期间无严重的身体活动。本研究使用奥斯卡2摆动式动态血压监测仪(SunTech Medical)作为24小时动态血压测量的标准设备,测量参考血压。根据临床指南[3]设置全天每30 min自动测量收缩压(SBP)和舒张压(DBP)。每30 min记录1 min心电图和PPG。24小时监测后,受试者返回实验室,取出所有传感器。开始、结束、睡觉和醒来的时间由每个受试者自我报告。所有受试者均签署知情同意书,并获得大学伦理委员会批准。
基准BP的测量
在以往的实验室研究[14]、[15]中,常用Finapres和Portapres作为基准BP测量装置。由于这些设备体积庞大,本研究选择了标准的24小时动态血压仪作为参考。参考装置每隔30分钟左右测量间歇血压,以评估基于ptt的方法在24小时内的性能。
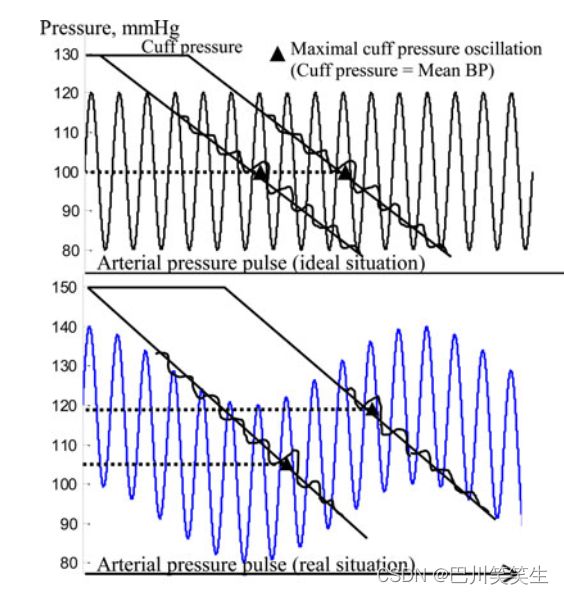
然而,这种24小时动态血压监测仪的测量原理使其难以获得24小时内同步的血压和PTT测量值。首先,尽管两种设备设置了相同的采样率(每30分钟采样一次),但由于24小时动态血压监测仪的内置采样模式,它们在研究开始几个小时后往往会不同步。第二,使用袖口充气触发PTT记录可以更好地使两个装置同步,但由于其他实际问题没有采用这种设计:1)如果将置于受试者双臂上的两个装置用物理电缆连接,会给受试者带来极大的不便,因此医生不建议采用这种设计;2)如果采用蓝牙等无线通信方式,无线模块功耗大,不适合24小时研究。第三,由于这种动态血压监测仪的振荡测量原理具有间歇性质,因此本质上很难使PTT与BP在完全相同的节拍上同步。具体来说,这种血压振荡装置是通过检测血压计袖带因血流而产生的最大振荡来测量血压的,它假设血压在测量周期[17]中变化不大。这对于要求受试者在整个过程中保持静止的实验室环境下的井控方案来说可能是合理的。然而,对于24小时动态研究,在日常活动中,如行走、进食或饮水、深呼吸和姿势改变[18][20]时,血压可能在几秒钟内发生短暂变化,如图2所示。由于很难知道在袖带充气期间,设备上显示的血压读数何时发生,因此不可能在秒内精确同步血压和PTT。因此,需要重新采样来同步BP和PTT。
图2所示。自动振荡法测量BP的原理。
在本研究中,提出一种新的处理算法来克服上述同步问题。在此基础上,研究了BP和PTT在24 h内的相关性,以及该可穿戴设备的估计精度。
数据分析
-
PTT:采集到的ECG和PPG分别进行低通滤波,截止频率分别为30 Hz和16 Hz。ECG和PPG每发作1 min, PTT取ECG r峰与PPG上升沿斜率最大点之间的时间间隔。对于运动伪影造成的信号质量较差的数据段,在进一步分析之前,人工丢弃。
-
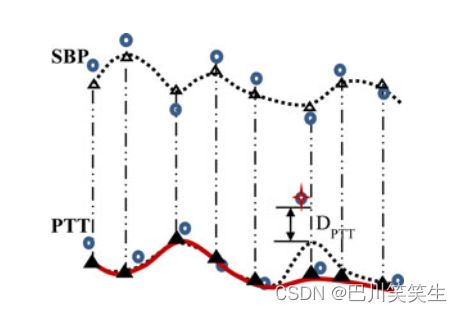
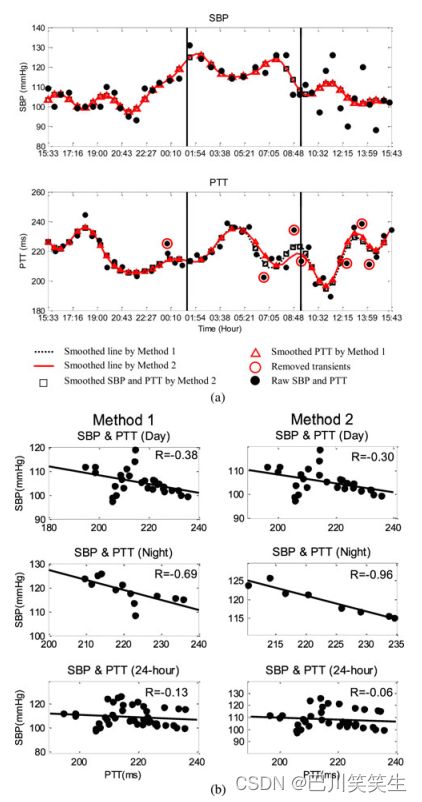
提出的PTT分析方法:将受试者24小时数据按睡眠和清醒时间分为日间和夜间两段,分别研究日间和夜间BP和PTT的关系。由于BP和PTT是由两个单独的设备间歇测量的,以及前面提到的振荡测量BP的局限性,应重新采样,以校准测量BP时的PTT记录。由于数据采集的采样率低,无法捕获到PTT变异性的高频成分。因此,在重采样前使用低通抗混叠滤波器。此外,PTT可能因日常活动而短暂变化;有些插话可能会引起误解。考虑到这些问题,我们提出了两种分析方法进行比较,如图3所示,如下图所示
图3所示。用本文方法分析SBP和PTT的实例。符号和线条表示如下:开圆原始SBP和PTT;十字符号去除瞬态;用方法1虚线平滑数据;方法2实线平滑数据;开放三角形SBP的平滑和重采样到BP测量的时间;实心三角形PTT经方法2平滑到BP测量的时间。
在方法1中,以采样率0.00056 Hz(即1/30/60 Hz)均匀重采样原始SBP和PTT,然后使用截止频率低于Nyquist频率(即0.00028 Hz)的低通滤波器进行平滑。分析采用截止频率为0.00019 Hz (1/30/60/3 Hz)的低通巴特沃斯数字滤波器。在测量原始SBP数据时,对平滑后的SBP(图3中的开放三角形)和PTT进行重新采样。所有数据均采用线性插值法重新采样。
方法2包括以下处理步骤。1)通过一个定义的标准从原始PTT中移除瞬态:当原始数据点和平滑数据(DPTT)之间的偏差超过一个定义的阈值时,这个原始数据点被视为瞬态,并将从原始数据集中移除。先前的一项研究表明,体位改变会导致PTT[12]的变化约为5%,因此对所有受试者而言,排除PTT瞬变的阈值被确定为9 ms。2)重复方法1中的步骤(低通滤波和重采样),得到一个新的平滑PTT(图3中的实心三角形)。3)去除SBP和PTT中位于昼夜过渡时期的内插点。丢弃间隔大于3 h的相邻两个原始数据点之间的插值。
计算方法1和方法2得到的每个受试者的收缩压和PTT之间的相关性。
- BP估计的非线性模型:为了评估PTT是否具有替代BP的潜力,本研究采用了我们在前期工作[10]中首次提出的非线性BP-PTT模型,具体阐述如下:将血压与PTT联系起来的基本概念是基于Moens Korteweg方程,该方程用动脉壁侧向扩张时的弹性模量( E i n E_{in} Ein)、动脉壁厚度(h)、舒张末期动脉半径®和血液密度(ρ)表示PWV,即。
此外,需要动脉壁弹性或顺应性作为BP函数的数学表示,以得到一个方程,允许从PWV估计BP。一个非常常用的实验发现是基于Hughes等人[21]对12只麻醉狗的体内和体外研究。本研究发现,弹性模量(Ein)随犬降主动脉在体平均血压(MBP)呈指数增长,即血管弹性模量(Ein)随降主动脉平均血压(MBP)呈指数增长。
P t P_{t} Pt为MBP。人体动脉[22]也报道了弹性模量对BP的指数依赖性,并在图4中重现。根据(2)和图4的体内实验数据,(2)的系数可以拟合为: E 0 E_{0} E0 = 1429 mmHg, γ = 0.031 mmHg − 1 ^{-1} −1。
将(2)代入(1),得到MBP与PTT的对数关系,即
另一方面,根据Bramwell-Hill方程,
对于一个给定的脉冲,如果ΔP是脉压(PP),即SBP和DBP的差值,假设动脉直径的变化可以忽略不计,则PP与 1 / P T T 2 1/PTT^{2} 1/PTT2成正比,即:
其中, P P 0 PP_{0} PP0、 M B P 0 MBP_{0} MBP0、 P T T 0 PTT_{0} PTT0可通过校准得到。
由于MBP常被估计为 1 / 3 ⋅ S B P + 2 / 3 ⋅ D B P 1/3·SBP + 2/3·DBP 1/3⋅SBP+2/3⋅DBP,故由(3)和(5)可以分别估计出SBP和DBP
该模型的优点是只需要一个标定点即可确定单个参数,这对该方法的实际应用具有重要意义。在本研究中,采用BP和PTT的首次测量值进行校准,其余数据用于验证该模型的准确性。比较两种方法(方法1和方法2)以及不同参考文献(原始和平滑SBP)之间基于PTT的估计和参考装置之间的差异。
结果
24小时内,白天和夜间的相关性
在大多数受试者中,24小时收缩压/舒张压与PTT之间的相关性非常弱。将24小时数据分为白天和夜间,所有受试者夜间平滑后的SBP与PTT呈中位数负相关,见表I。
表1比较两种分析方法在每个受试者不同时期平滑后的收缩压与PTT的相关系数
另一方面,白天收缩压与PTT之间没有一致的相关关系,有的呈正相关,有的呈负相关或不相关。方法2对大多数受试者白天收缩压和PTT的相关性没有明显改善。DBP与PTT的相关性非常少,本文未发现。两种方法处理的24h SBP和PTT数据的一个典型例子,以及平滑后的白天、夜间和24h SBP和PTT的相关性如图5所示。
图5所示。(a) 24 h参考SBP和PTT的典型例子。(b)方法1和方法2三个时间段的平滑SBP和PTT的相关性。
BP的变化范围、PTT与SBP的相关系数以及参考BP与方法1和方法2基于PTT估计的BP的差异见表2。方法2将原收缩压与PTT的相关性从 − 0.50 ± 0.24 -0.50\pm 0.24 −0.50±0.24提高到 − 0.62 ± 0.21 ( p < 0.1 ) -0.62 \pm 0.21 (p<0.1) −0.62±0.21(p<0.1)。此外,两种方法的平滑收缩压和PTT之间的相关性均显著强于原始收缩压和PTT(方法1为 − 0.61 ± 0.24 v s − 0.50 ± 0.24 -0.61\pm 0.24 vs -0.50\pm 0.24 −0.61±0.24vs−0.50±0.24,方法2为 0.80 ± 0.10 v s 0.62 ± 0.21 , p < 0.05 0.80\pm 0.10 vs 0.62\pm 0.21, p<0.05 0.80±0.10vs0.62±0.21,p<0.05)。
表二两种分析方法及不同文献的比较
PTT-Based BP估计
方法1和方法2剔除第一个点用于单独校准后,分别有90对和70对夜间SBP和PTT被纳入方法1和方法2的估计。通过估计与参考SBP的差值的均值、标准差以及均方根误差(RMSE)来评价估计性能。表II显示,使用方法2,原始收缩压和平滑收缩压之间的均方根误差分别从10.7到8.7 mmHg和8.9到6.2 mmHg降低。方法1和方法2的ptt估计和原始收缩压之间的差异分别为0.7 10.7和2.8 8.2 mmHg。对于平滑的参考收缩压,方法1和方法2的差异分别为0.5 8.9和2.4 5.7 mmHg。所有受试者夜间收缩压的动态范围分别为80 - 145mmhg和91 - 141mmhg。图6为ptt估计与不同参考文献的Bland Altman图。
图6所示。Bland Altman图显示所有受试者夜间PTT估计值与参考收缩压的差值。(a)原始SBP作为参考。(b)平滑SBP作为参考。
讨论
图6所示。Bland Altman图显示所有受试者夜间PTT估计值与参考收缩压的差值。(a)原始SBP作为参考。(b)平滑SBP作为参考。模型描述了逐搏血压与PTT负相关的生理基础。然而,BP和PTT之间的这种关系是否在更长的时间内仍然成立还不得而知。本文在无人值守的实验室外环境下进行了24小时门诊研究,以探讨24小时内间歇性血压和PTT之间的关系。由于基于袖带和基于ptt的无袖带BP测量方法的测量原理不同,无法在同一时间点精确测量两个BP。因此,需要重新采样来计算PTT和BP之间的相关性。由于采样率很低,即采样间隔为30min,无法捕捉到BP和PTT中HF的波动,这就是采样定理。因此,插值前应先对BP和PTT进行低通滤波。我们发现平滑后的收缩压与PTT之间的相关性大于原始收缩压与PTT之间的相关性,这表明收缩压与PTT之间的关系是频率依赖的。这一结果与Liu研究[23]的结论一致,SBP的低频(LF)和高频(HF)比值,即低频/高频比值,比PTT高4倍左右。
之前的两项研究在实验室环境下调查了夜间BP-PTT的关系[14],[15]。在Chua的研究中,夜间数据被分割成5分钟不重叠的epoch,这些epoch内SBP和PTT的相关性据报道约为0.2[14]。这一结果与我们的研究结果有很大的不同,这可能是由两个因素造成的:1)Chua的研究关注的频带为0 0.15 Hz,而本研究关注的频带为0 0.00019 Hz;2)在Chua的研究中,参考BP是由Portapres测量的,它可以提供连续BP水平的相对变化,而不是绝对BP水平,而本研究使用的是基于自动振荡测量原理[24]的标准动态BP装置。Vlahandonis研究以Finapres为参考,SBP与PTT呈良好的负相关(r = 0.57 0.65)。但是本研究也只调查了短期相关性,即每个睡眠阶段的500s,而没有调查夜间相关性[15]。另外,两篇研究都没有按照标准来评价BP估计的性能。在这方面,本研究首次调查了夜间BP PTT关系,并显示了PTT在无人值守环境下用于无袖带和夜间BP估计的潜力。
消除PTT异常值的基本原理
值得注意的是,从方法2的原始数据中去除PTT中的瞬态并不是因为它们不正确,而是为了提出一个更合理的度量来比较两种不同设备的测量结果。具体来说,由于测量原理的不同以及其他实际问题,导致两种BP设备的测量时间存在偏差。因此,在计算测量差值之前,需要重新采样来同步BP和PTT。但是由于PTT的采样率很低(1/30/60 Hz),根据Nyquist采样定理,只能保留PTT中非常低频的分量(1/30/60 /2 Hz以内)。因此,瞬态附近的线性插值是不可靠的。因此,我们认为排除瞬态后得到的平滑线比包含瞬态后得到的平滑线更能代表真实的PTT趋势。例如图5(a)中实线由于存在第二个PTT异常值(开圆)而向下移动到蓝色虚线。因此,建议在重采样前去除瞬态信号。
-
在过渡时期忽略插值的基本原理:在白天和晚上的过渡时期忽略插值的基本原理是,由于非常低的采样率,在那些瞬时变化的PTT样本周围的插值不像在那些缓慢变化的PTT样本周围的插值可靠。健康受试者[25]的24小时PTT在白天和夜间的过渡时期发生了约20%的急剧变化,因此这些时期的线性插值是不真实的。为了评估PTT和BP之间的相关性,消除这种非系统误差源是合理的。去除这些点后,我们发现SBP与PTT之间的相关性明显改善。一些受试者通过方法2没有显示出显著的相关性改善,因为根据定义的标准,没有从夜间原始数据中去除瞬态。
-
血压和PTT之间的相关性:夜间与白天,收缩压和舒张压:我们发现,收缩压和PTT在夜间比白天表现出更好的负相关。有两个因素可能对白天PTT BP关系的影响比夜间更大:1)血管张力。有体内实验研究了平滑肌舒张收缩对PWV BP关系的影响,结果表明血管活性药物[22]、[26]可显著改变PWV BP关系。日间活动如姿势改变、步行和工作可调节血管张力,改变血压和PTT的关系。2)心电图Rpeak到PPG特征点的延迟时间包括射血前期(PEP)和脉搏波从心脏到外周传导时间,即血管传导时间。PEP是指心室去极化到主动脉瓣打开之间的时间延迟。在不同生理状态下,如压力、情绪、体力等,它可能随着静脉回流、心脏收缩力、动脉BP[27]而改变[28]。有研究表明,PEP在姿势改变和动态运动中[29]、[30]的PTT变化中有很大的贡献。在某些情况下,PEP与血管传输时间甚至呈相反方向变化[31]、[32]。以上原因可以解释SBP和PTT在白天的相关性不显著。另一方面,与由血管收缩状态和左室收缩共同决定的SBP不同,DBP与左室收缩无关,因此与PEP无关。这就是为什么DBP和PTT之间的相关性较弱。其他研究也报道了类似的结果,并提示血管运输时间而不是PTT与DBP[32]的相关性更强[33
-
原始和平滑收缩压的估计误差:基于ptt的估计和参考原始收缩压的差异在2.8 8.2 mmHg内,略高于医疗器械先进协会(AAMI)标准建议的差异,即5 8 mmHg。结果与Poon的研究(0.6 9.8 mmHg)[10]和另一项使用相同模型[34]的比较研究(1.2 9.7 mmHg)一致。有几个来源的系统误差的这个模型:1)弹性相关的参数γ被设定为一个常数为所有科目。由于动脉壁的弹性特性随年龄和性别而变化,减小这一误差的可行方案是根据受试者的性别和年龄采用不同的γ[9]。2) PTT的变化不仅与BP的变化有关,还与PEP和血管张力有关。在BP PTT模型中考虑这些混杂因素可以减少误差。此外,从SBP和DBP的分数来近似MBP是另一个误差来源。此外,在本研究中使用平滑的PTT估计原始BP也可能造成误差。由于BP和PTT的关系被证明是频率依赖的[23],平滑的PTT可能无法准确估计BP的HF成分。这解释了为什么平滑后的BP估计比原始BP估计的结果更好。但是,该结果非常接近AAMI标准对BP测量装置的评价要求。因此,该可穿戴设备和所提出的估计方法为夜间无袖带BP估计提供了一种有效而实用的解决方案,众所周知,与白天BP[5]相比,夜间BP估计在预测CVD事件方面更具有临床价值。
基于ptt的估算值与平滑参考收缩压的差值2.4 5.7 mmHg远小于原始参考收缩压的差值。虽然目前没有研究评价平滑后的BP的临床价值,但它实际上包含不同的生理意义和重要的临床意义。我们知道,血压中的HF波动(>0.15 Hz)与呼吸的机械影响有关,而低频波动(0.05 0.15 Hz)与交感神经对血管舒张率[35]的调节有关。尽管低频低频(VLF)波动(<0.05 Hz)的机制尚不清楚,但我们认为,VLF可能依赖于肌源性调节或体温调节,这与HF和LF成分[36]提供了不同的信息。此外,临床常用的诊断高血压[37]的方法是每隔1分钟测量2 ~ 3次BP读数的平均值。此外,许多临床研究证实24小时动态血压平均值是预测CVD死亡的独立危险因素[3],[38]。这些事实说明了血压平滑的临床意义。
本研究有一些局限性:1)BP和PTT没有对齐。然而,必须注意的是,在技术上,很难将两种测量原理不同的无创BP设备的测量结果完美地对齐。2)数据样本数量少。数据点的数量主要受参考血压仪采样频率的限制,参考血压仪的采样频率设置为每30分钟一次,正如世界上大多数24小时动态血压测量临床指南所概述的[4],[39],[40]。虽然重新采样后减少了采样点数,但对两种方法测量差异的判断更加公平。3)该方法在考虑日间瞬态变化的情况下,难以准确估计BP值。夜间的相关性要好得多,可能是因为这段时间的短暂事件较少。因此,缺乏同步对BP PTT相关性影响不大。但白天PTT和BP不存在瞬态变化,因此需要进行精确的同步。因此,应同时测量连续的BP和PTT。然而,两个主要的实际问题使得基于ptt的方法在移动环境中进行持续和长期BP估计的评估变得困难:1)可穿戴设备进行持续和长期PPG测量的高功耗;2)门诊使用连续血压参考装置的可用性。据我们所知,目前的连续血压仪要么是侵入式的,要么是不可携带的。基于这些考虑,本研究尽管有上述的局限性,但已经是使用最先进的技术,同时符合临床指南的最佳研究。尽管该研究在日间BP估计方面有一定的局限性,但仍具有重要的临床意义。本研究的结果表明,一旦在夜间开始校正,PTT可以提供不带袖带的夜间收缩压的准确估计。许多临床研究证实,在预测心血管疾病或事件方面,夜间收缩压比日间血压[5]、[38]更能预测临床结果。
结论及未来工作
本研究开发了一种基于PTT法的臂章式可穿戴式BP长期测量装置。进行24小时回家研究,以评估该设备的准确性。为了克服PTT可穿戴设备和振荡基准设备记录数据在时间上不重合的困难,提出了一种新的PTT分析方法。结果表明:夜间收缩压与PTT的相关性显著提高到 0.62 ± 0.21 0.62 \pm 0.21 0.62±0.21,PTT估算值与参考收缩压的差值为 2.8 ± 8.2 2.8\pm 8.2 2.8±8.2 mmHg。平滑收缩压后,结果进一步提高至 0.80 ± 0.10 0.80 \pm 0.10 0.80±0.10和 2.4 ± 5.7 2.4 \pm 5.7 2.4±5.7 mmHg。因此,本研究为夜间收缩压测量提供了完整有效的解决方案,对心血管风险筛查具有重要的临床价值。
未来,我们将开展更大规模的队列研究,包括更多的健康受试者和心血管病患者,以进一步验证这种可穿戴设备用于夜间血压监测的有效性