“小汤山”隔离模式,对武汉肺炎有何启发?
据媒体报道,武汉市政府正参照北京“小汤山”模式,在蔡甸区职工疗养院紧急建设一个有1000张床位的临时医院,用于集中收治新型冠状病毒肺炎患者。临时医院计划在2月3日前投入使用。今日,施工车辆已开始施工。
当年,“小汤山”医院七天内建成,是国家力量抗击“非典”的一个奇迹。除了“小汤山”,政府还在北京郊外征用了原本用于老干部疗养的胸科医院,紧急筹建简易病房。事后证明,隔离空间的建立,对控制传染源起到了非常重要的作用。而在此之前,却是一段颇为混乱的摸索过程。
即便是隔离医院建立后,同样不容忽视的还有灾难对隔离区内个体情感的伤害。但如加缪所言,“人类能在这场病毒和生活的赌博中,赢得的全部东西,就是知识和记忆。”希望SARS那场战役中留下的颇有借鉴意义的经验,能对我们如今应对新型病毒的进攻有所启发。
文 | 陈晓
设防北大医院前院长章友康记得,在SARS疫情进入北京后,北京市领导曾召集几家大医院的院长开会,做了战略部署:各家医院分类接收病人——协和医院接收外宾,北大医院接收医务人员,规模较大的人民医院接收普通市民。病人在这些医院确诊为“非典”后,通过疾控中心转去专门的隔离治疗空间。这些专门收治“非典”病人的空间由传统的传染病医院地坛、佑安和一些接诊任务并不那么繁忙的二级小医院组成。
防线设计看起来清晰,有层次——综合医院作为防御和控制传染源的主体,传染病专科医院和小医院作为治疗主体,但之后的实战检验,却被认为是“犯了方向上的错误”。多年没有感染病,对北京市医疗体系的一个影响是,大部分医院没有传染科,缺乏应对传染病最基本的经验和能力。
 2003年5月30日,一位妇女乘地铁时用棉纸垫着握杆以避免感染SARS病毒
2003年5月30日,一位妇女乘地铁时用棉纸垫着握杆以避免感染SARS病毒
作为北京历史最悠久的教学医院,北大医院是全北京唯一还保留了感染科的综合医院。医院前后共收治了300余名“非典”患者,病死率和医务人员感染率都大大低于全国和北京市的平均水平。但医疗市场化改革后,医院的全科室配备是不符合经济效益原则的。当遭遇一个陌生病毒攻击时,很多优秀的医院会因为在感染控制上的空白,造成不可控的院内医务人员感染而迅速丧失战斗力,导致第一道防线的崩溃。
防线设计的另一个方向性错误在治疗。病毒的感染是一个综合治疗。医院的综合水平越高,病死率就越低。中世纪以前,西班牙大流感死的人比“一战”还要多,就是因为医疗的综合措施跟不上。SARS是呼吸道传染病,它的治疗既需要传染病知识,同时还需要呼吸领域的救治知识。但北京的传染病专科医院,多年来以收治肝炎等常见传染病为主,缺乏治疗呼吸道疾病的经验。而二级的小医院,在重症抢救的综合能力上更是无法胜任。
在17年前袭击北京的那场战争里,它最强大武器只是陌生和速度。如果只靠这两点,它顶多造成一些个体的悲伤命运,不足以摧垮一个城市。但长期处于安逸状态的人们的侥幸心理,还有行政上的官僚主义和缺乏专业眼光,成为它在人类阵营内的两个帮手,导致病毒一开始可以在有些医院达到50%的死亡率,造成空城局面。最初的“非典”防治设计,还是在原有医疗资源的基础上,不大动干戈的安排。
在那个暖意融融的春天,不管从政治还是经济角度,很难有官员在危机尚不明显前,下决心承认一场大的疫情已经来临,并重新配置整个城市的资源,来迎战一个看不见的对手。北京在轻慢和侥幸中开始了和病毒的遭遇。各综合医院的急诊室成为第一个战场。
急诊室
作为正常医疗工作的过渡地带,急诊室通常是一家医院最不加修饰的地方。 北大医院也是如此。 “2003年SARS来的时候,一开始院里的口号是要把病毒堵在急诊,不能让它流窜到病房里,所以我们的压力特别大。 ”急诊室医生熊辉对本刊记者说。 北大医院急诊科医生熊辉(左)
实际上,作为唯一拥有感染管理科的综合医院,北大医院比较早就开展了对医务人员的防护培训。
感染管理科主任李六亿摸索出的三级隔离区、三层隔离服等一整套防护措施,后来成为“非典”期间防治院内感染的科学成果,登上了国际著名医学杂志《JAMA》。
但隔离要求充足的空间。
这套防护设计分为清洁区、潜在污染区和污染区
,医护人员首先在清洁区进行自我防护,比如换防护服,穿连体衣、防护靴,戴口罩、帽子、护目镜,换完后到半污染区,这里是大夫的、护士的办公室,用于开医嘱,做治疗的器械准备。
还配置两套进出通道,病人和医务人员从不同的通道进出,避免交叉感染。
这套防护措施在有空间施展后,发挥了极大的作用,但在抗击SARS之初,感染防控的专业设计在逼仄的急诊室很难完全实现。这条战线上的医务人员付出了很大的代价。
“我记得是一个星期天,早上5点,我们科给我打电话说昨天决定把急诊的观察室改成‘非典’病房。
但那是非常不规范的‘非典’病房。
东西很缺,防护措施只有一个普通口罩和透明眼镜;
透明眼镜还不能做到一人一个。
急诊病人特别多,是非常混乱的状态。
第二天我来上班,他们说好几个同事都发烧了。
给我的是一套一次性的纸质防护服,就一个圆帽,一个眼镜,一个口罩。
急诊科12个护士感染,实际上是在简单的防护措施下,最早染病的,她们没穿上真正的防护服。
”护士长孙健对本刊记者回忆。
北大医院急诊科医生熊辉(左)
实际上,作为唯一拥有感染管理科的综合医院,北大医院比较早就开展了对医务人员的防护培训。
感染管理科主任李六亿摸索出的三级隔离区、三层隔离服等一整套防护措施,后来成为“非典”期间防治院内感染的科学成果,登上了国际著名医学杂志《JAMA》。
但隔离要求充足的空间。
这套防护设计分为清洁区、潜在污染区和污染区
,医护人员首先在清洁区进行自我防护,比如换防护服,穿连体衣、防护靴,戴口罩、帽子、护目镜,换完后到半污染区,这里是大夫的、护士的办公室,用于开医嘱,做治疗的器械准备。
还配置两套进出通道,病人和医务人员从不同的通道进出,避免交叉感染。
这套防护措施在有空间施展后,发挥了极大的作用,但在抗击SARS之初,感染防控的专业设计在逼仄的急诊室很难完全实现。这条战线上的医务人员付出了很大的代价。
“我记得是一个星期天,早上5点,我们科给我打电话说昨天决定把急诊的观察室改成‘非典’病房。
但那是非常不规范的‘非典’病房。
东西很缺,防护措施只有一个普通口罩和透明眼镜;
透明眼镜还不能做到一人一个。
急诊病人特别多,是非常混乱的状态。
第二天我来上班,他们说好几个同事都发烧了。
给我的是一套一次性的纸质防护服,就一个圆帽,一个眼镜,一个口罩。
急诊科12个护士感染,实际上是在简单的防护措施下,最早染病的,她们没穿上真正的防护服。
”护士长孙健对本刊记者回忆。
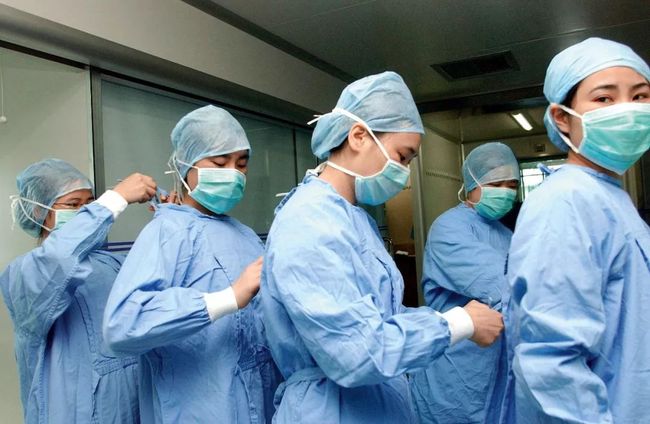 这些医护人员身着简单的防护服战斗在抗击“非典”的最前沿
相对于身体受到的威胁,更大的困难还是心理上的。
“我们也经历过短时间收治大量病人的考验。
比如食物中毒,也是满楼道都是病人。
但我不着急,那种治疗是有系统的,按部就班,来多少人我输多少液,病人好了就走了,有进有出。
但‘非典’的时候是医疗链条断了,病人没出口。
没有有效的治疗办法,这么多人进来,治不好我往哪儿搁?
它是传染病,病房也不能收。
那时候形势很混乱,干活都很盲从,没有按部就班很有条理的感觉。
我倒没有害怕,只是每天算着,怎么能把班排下去。
每天只能排到晚上,第二天早上的班都排不出来。
”
按照原有的设计,给“非典”病人留的出口是经疾控中心确诊后,转到专门的传染病医院。但在实际操作中,能通过这个渠道转走的病人并不多。
“这也反映了当时一个问题,疾控和临床的脱节。
”北大医院呼吸科主任王广发说,“当时感觉临床和疾控之间无法对话,说不到一起去。
北京早期的防控‘非典’因为没有地儿,规定只有确诊了是‘非典’,才能转到传染病医院。
CDC当时制定的转院标准必须符合三条:
发烧,肺部阴影,还要有流行病史。
北大医院有几个‘非典’病人被拒绝就是因为无法确定流行病历史。所以当时要转到传染病医院是很严的。这实际上是错误的,传染病应该是宽进,有怀疑的,先把他隔离起来,然后再去观察和甄别。
”
这些医护人员身着简单的防护服战斗在抗击“非典”的最前沿
相对于身体受到的威胁,更大的困难还是心理上的。
“我们也经历过短时间收治大量病人的考验。
比如食物中毒,也是满楼道都是病人。
但我不着急,那种治疗是有系统的,按部就班,来多少人我输多少液,病人好了就走了,有进有出。
但‘非典’的时候是医疗链条断了,病人没出口。
没有有效的治疗办法,这么多人进来,治不好我往哪儿搁?
它是传染病,病房也不能收。
那时候形势很混乱,干活都很盲从,没有按部就班很有条理的感觉。
我倒没有害怕,只是每天算着,怎么能把班排下去。
每天只能排到晚上,第二天早上的班都排不出来。
”
按照原有的设计,给“非典”病人留的出口是经疾控中心确诊后,转到专门的传染病医院。但在实际操作中,能通过这个渠道转走的病人并不多。
“这也反映了当时一个问题,疾控和临床的脱节。
”北大医院呼吸科主任王广发说,“当时感觉临床和疾控之间无法对话,说不到一起去。
北京早期的防控‘非典’因为没有地儿,规定只有确诊了是‘非典’,才能转到传染病医院。
CDC当时制定的转院标准必须符合三条:
发烧,肺部阴影,还要有流行病史。
北大医院有几个‘非典’病人被拒绝就是因为无法确定流行病历史。所以当时要转到传染病医院是很严的。这实际上是错误的,传染病应该是宽进,有怀疑的,先把他隔离起来,然后再去观察和甄别。
”
 北大医院呼吸科主任王广发
病人的出口不畅,“谣言也是在满天飞的。
这个医院封了,那个医院又死了几个医务人员啊,这是打击最大的。
因为毕竟是同行嘛,没出现过这种状况啊,你习惯了来的都是病人,治的都是病人;
现在发现你的同行得了这个病而倒下,那是最恐惧的”,孙健说。
“非典”对医疗惯例的打破,形成一种巨大的精神压力,天天压迫着这些在一线的医务人员。
尤其对护士来说,她们就像是战场上的工兵,在兵临城下、装备尚未齐备的情况下,在最危险的地方,重复着一些在当时看起来几乎是无望的应对措施。
给高烧的病人退烧,给因高热不能吃饭的病人补液,给已经出现呼吸衰竭的病人上呼吸机,给出现并发症的危险病人注射激素。
逼仄病房里笼罩的死亡阴影和绝望,让护士们的行为有了一种更悲壮和圣洁的意味。
“有的护士确实挺伟大的,因为穿上防护服、手套扎针不好扎,她们就把眼镜、手套摘了扎。
我们科陆续有12个人染病,全是护士,没有大夫。
占全院染病人数的一半多。
”熊辉告诉本刊记者。
北大医院呼吸科主任王广发
病人的出口不畅,“谣言也是在满天飞的。
这个医院封了,那个医院又死了几个医务人员啊,这是打击最大的。
因为毕竟是同行嘛,没出现过这种状况啊,你习惯了来的都是病人,治的都是病人;
现在发现你的同行得了这个病而倒下,那是最恐惧的”,孙健说。
“非典”对医疗惯例的打破,形成一种巨大的精神压力,天天压迫着这些在一线的医务人员。
尤其对护士来说,她们就像是战场上的工兵,在兵临城下、装备尚未齐备的情况下,在最危险的地方,重复着一些在当时看起来几乎是无望的应对措施。
给高烧的病人退烧,给因高热不能吃饭的病人补液,给已经出现呼吸衰竭的病人上呼吸机,给出现并发症的危险病人注射激素。
逼仄病房里笼罩的死亡阴影和绝望,让护士们的行为有了一种更悲壮和圣洁的意味。
“有的护士确实挺伟大的,因为穿上防护服、手套扎针不好扎,她们就把眼镜、手套摘了扎。
我们科陆续有12个人染病,全是护士,没有大夫。
占全院染病人数的一半多。
”熊辉告诉本刊记者。
 护士在抗击“非典”的一线度过自己的生日
但北大医院算是防线上还能勉力支撑的一个战场,并尽力做到最基本的原则隔离。
熊辉回忆:
“当时医院还免费给病人发盒饭,让他们相对封闭,不能到外面去。
”但病源压力越来越大。
承担收治市民任务的人民医院,院内93名医务人员感染,丧失救治能力,医院被封。
庞大的社会病源向其他医院分流,北大医院进入一个病源高峰期。
“当时场面非常惨烈。
急诊室的地上都躺满了。
病人挤到院子里提着瓶子打点滴,后院家属区里都是病人。
”熊辉回忆。
空间
空间,是“非典”给人们留下的一个重要教训。
“从好几个世纪前开始,传染病一个首要的措施就是隔离。
隔离方式虽然不一样,但前提是必须跟正常人分开,没有这个,只能越治越多。
最初期应对SARS我们弄得混乱的最直接的原因,就是隔离的空间准备得不足。
”北大医院主管基建的前副院长张庆林对本刊记者说。
北京市大的综合医院多位于闹市,在空间上不可能有预留和太多的转圜空间。
政府最初的防线设计里,因为预留的空间有限,又采取了严限病人转移的战略,处于一线的综合医院像一个压力越来越大的高压锅,病毒和病人在拥挤的空间里不断发酵。
4月中旬,北大医院做出了自建一个隔离病区的决定。
“当时恰好有一栋已经拆空正要重建的旧楼,大约有两个病区的建制。
我们就用两天时间把那里收拾收拾,改造完成了40个病房,然后把积聚的病人给转移进去了,起了非常大的作用。
要是没那个病房,北大医院就坏了,可能会几十几百地感染了。
”张庆林回忆。
但病源仍在源源不断增加,因为传染源控制不力。“病人以指数增加。”
北京大学第一医院传染科大夫
陆海英记得,“去‘感三’值第一个班时,人还不多,但很快病床就满了。
”医院再度告急。
“那时候我们病人死了都出不去,因为怕感染,八宝山、殡仪馆的车都不来。
我们每天给相关部门打电话,跟他们吵,说这要是传给其他人怎么办!
后来他们才想办法帮我们把尸体拉走了。
病人没有出处,没有资源,这是我们最困难的时候。
”时任北大医院院长章友康回忆。
4月23日,大家最担心的事终于发生了,13名医护人员一起感染。这是非正常情况下的院内感染。
李六亿设计的隔离防护措施因为空间的限制,无法完全实现。
感染管理科原本5人的编制,也很难应对随着病源增多而不断增加的工作量。
李六亿拨通了卫生部的电话,但接通后,她却哽咽着说不出话来。
从4月下旬开始,原本寄望可以通过原有资源的轻度整合就可应对这场病毒袭击的管理部门,发现形势已经超过预想。
以各家综合医院作为第一道防线和中转站的设想,已经被现实冲垮,各家医院的求救电话纷至沓来。
政府决定扩建“非典”的隔离空间,在小汤山温泉集结部队医院,在北京郊外征用了原本用于老干部疗养的胸科医院,紧急筹建简易病房。
北大医院和其他七家医院接到了去胸科医院筹建病房的通知。
护士在抗击“非典”的一线度过自己的生日
但北大医院算是防线上还能勉力支撑的一个战场,并尽力做到最基本的原则隔离。
熊辉回忆:
“当时医院还免费给病人发盒饭,让他们相对封闭,不能到外面去。
”但病源压力越来越大。
承担收治市民任务的人民医院,院内93名医务人员感染,丧失救治能力,医院被封。
庞大的社会病源向其他医院分流,北大医院进入一个病源高峰期。
“当时场面非常惨烈。
急诊室的地上都躺满了。
病人挤到院子里提着瓶子打点滴,后院家属区里都是病人。
”熊辉回忆。
空间
空间,是“非典”给人们留下的一个重要教训。
“从好几个世纪前开始,传染病一个首要的措施就是隔离。
隔离方式虽然不一样,但前提是必须跟正常人分开,没有这个,只能越治越多。
最初期应对SARS我们弄得混乱的最直接的原因,就是隔离的空间准备得不足。
”北大医院主管基建的前副院长张庆林对本刊记者说。
北京市大的综合医院多位于闹市,在空间上不可能有预留和太多的转圜空间。
政府最初的防线设计里,因为预留的空间有限,又采取了严限病人转移的战略,处于一线的综合医院像一个压力越来越大的高压锅,病毒和病人在拥挤的空间里不断发酵。
4月中旬,北大医院做出了自建一个隔离病区的决定。
“当时恰好有一栋已经拆空正要重建的旧楼,大约有两个病区的建制。
我们就用两天时间把那里收拾收拾,改造完成了40个病房,然后把积聚的病人给转移进去了,起了非常大的作用。
要是没那个病房,北大医院就坏了,可能会几十几百地感染了。
”张庆林回忆。
但病源仍在源源不断增加,因为传染源控制不力。“病人以指数增加。”
北京大学第一医院传染科大夫
陆海英记得,“去‘感三’值第一个班时,人还不多,但很快病床就满了。
”医院再度告急。
“那时候我们病人死了都出不去,因为怕感染,八宝山、殡仪馆的车都不来。
我们每天给相关部门打电话,跟他们吵,说这要是传给其他人怎么办!
后来他们才想办法帮我们把尸体拉走了。
病人没有出处,没有资源,这是我们最困难的时候。
”时任北大医院院长章友康回忆。
4月23日,大家最担心的事终于发生了,13名医护人员一起感染。这是非正常情况下的院内感染。
李六亿设计的隔离防护措施因为空间的限制,无法完全实现。
感染管理科原本5人的编制,也很难应对随着病源增多而不断增加的工作量。
李六亿拨通了卫生部的电话,但接通后,她却哽咽着说不出话来。
从4月下旬开始,原本寄望可以通过原有资源的轻度整合就可应对这场病毒袭击的管理部门,发现形势已经超过预想。
以各家综合医院作为第一道防线和中转站的设想,已经被现实冲垮,各家医院的求救电话纷至沓来。
政府决定扩建“非典”的隔离空间,在小汤山温泉集结部队医院,在北京郊外征用了原本用于老干部疗养的胸科医院,紧急筹建简易病房。
北大医院和其他七家医院接到了去胸科医院筹建病房的通知。
 2003年5月,北京小汤山医院建成,专门收治“非典”病人
当国家力量在抗击“非典”上有了方向性的变化后,局势立刻起了变化。
护士长柴洁回忆:
“接到去胸科医院的通知后,我们先去勘察现场,看见的还是一个花园式的场所。
但几天后我们再到现场,发现已经完全变样了,假山、花圃全部被推平,建起了一排排简易的板房。
”4月24日,就在北大医院也付出沉重代价的第二天,病人出口疏通了。
病人转移从下午开始,一直转到次日凌晨4点多。终于转出病人80多名。
张庆林记得,在夜色中,一辆辆从市内医院转移病人的救护车开到了胸科医院。
“我们拿着医院的牌子去接病人。
因为转移是北京市统一安排,转谁,从哪儿转过来,我们只是接到一个名单。
我们就把医务人员派到路上去接救护车,按单子仔细核对了以后才接。
”
重建防线
转战胸科医院后,北大医院本部的压力缓解了,但抗击“非典”的混乱状态并没有结束。
“我们晚上就先派了两个大夫去胸科医院。
他们一去,看见有人民医院的大夫就跑去打招呼,结果才知道原来人民医院的大夫是病人。
那个时候太乱了,是从来没见过的场面。
我们一共开了两个病房,上下楼80张床,一下就住满了。
病人都是卫生局安排转移的,刚到的时候每个人都没病历,就一张纸,简单写着病人的名字、床号及用的什么药,别的什么都没有。
前几天去每天就是写病例。
虽然治疗很简单,但是病历不完整不像是个医院啊。
”陆海英对本刊记者说。
胸科医院的改建,给市内的病人一个出口,空间的问题暂时解决了。但如何解决混乱的状态,让一个新的医院快速运转?单是如何解决每天医务人员换下的几车防护服,就不是一件容易的事。
主管科研的副院长丁洁受命来解决这个问题。
“这堆衣服的消毒和隔离。
原本李六亿主任有特别好的建议,但是那里是简易病房,没有机器搬到那去。
也不可能把这些衣服搬到有自动化的医院里去。
所以那时候提出的建议是用人工来做。
当时一线的医务人员大部分已经上去了,医院还有很多工作要做,当时院长把这个任务给到我,说能不能把我们做科研的技术员们组织起来当洗衣工,洗被污染的衣服。
技术人员平时都是坐在凳子上,拿着试管干精细的研究工作,没有任何体力劳动。
但在那种紧急的情况下,报名的人和组织队伍一点没掉链子。
我记得有泌尿外科的老的技术员,神经内科的老技术员,都退休了,还有年轻的重点实验室的,生完孩子没多久,人不够就都动员去了。
”
如果把“非典”比作一场战争,那战争的一个原则在与病毒作战的过程中同样适用:当物资不够时,就靠人力弥补。
北大医院在几乎没有外援的情况下,依靠全员动员,虽然也险象环生,但最终磨合出了一套医生配置的经验:
最上层是呼吸科主任王广发和传染科主任徐小元,专门负责危重症的会诊和治疗,监护室配备的是呼吸科的主力大夫聂立功医生,并配备呼监和心监的护士。
再下一层就是内科的年轻的主治医师,他们危重症的抢救能力很强,被用作住院大夫。
有了“非典”病房后可以更好地判断哪个病人重,哪个病人轻,哪个病人需要赶紧处理,哪个病人需要请主任会诊能够更好地判断
。
“当内科医生一加入,我们的压力大大减轻了。
”王广发回忆。
一些其他科室的资深教授也补充进一线医生的队伍。
张庆林在胸科医院期间担任医疗队长,他说:
“我跟那些眼科、耳鼻喉科的教授开玩笑,我说你们现在一律免职,全部当SARS病房的住院大夫。
”
2003年5月,北京小汤山医院建成,专门收治“非典”病人
当国家力量在抗击“非典”上有了方向性的变化后,局势立刻起了变化。
护士长柴洁回忆:
“接到去胸科医院的通知后,我们先去勘察现场,看见的还是一个花园式的场所。
但几天后我们再到现场,发现已经完全变样了,假山、花圃全部被推平,建起了一排排简易的板房。
”4月24日,就在北大医院也付出沉重代价的第二天,病人出口疏通了。
病人转移从下午开始,一直转到次日凌晨4点多。终于转出病人80多名。
张庆林记得,在夜色中,一辆辆从市内医院转移病人的救护车开到了胸科医院。
“我们拿着医院的牌子去接病人。
因为转移是北京市统一安排,转谁,从哪儿转过来,我们只是接到一个名单。
我们就把医务人员派到路上去接救护车,按单子仔细核对了以后才接。
”
重建防线
转战胸科医院后,北大医院本部的压力缓解了,但抗击“非典”的混乱状态并没有结束。
“我们晚上就先派了两个大夫去胸科医院。
他们一去,看见有人民医院的大夫就跑去打招呼,结果才知道原来人民医院的大夫是病人。
那个时候太乱了,是从来没见过的场面。
我们一共开了两个病房,上下楼80张床,一下就住满了。
病人都是卫生局安排转移的,刚到的时候每个人都没病历,就一张纸,简单写着病人的名字、床号及用的什么药,别的什么都没有。
前几天去每天就是写病例。
虽然治疗很简单,但是病历不完整不像是个医院啊。
”陆海英对本刊记者说。
胸科医院的改建,给市内的病人一个出口,空间的问题暂时解决了。但如何解决混乱的状态,让一个新的医院快速运转?单是如何解决每天医务人员换下的几车防护服,就不是一件容易的事。
主管科研的副院长丁洁受命来解决这个问题。
“这堆衣服的消毒和隔离。
原本李六亿主任有特别好的建议,但是那里是简易病房,没有机器搬到那去。
也不可能把这些衣服搬到有自动化的医院里去。
所以那时候提出的建议是用人工来做。
当时一线的医务人员大部分已经上去了,医院还有很多工作要做,当时院长把这个任务给到我,说能不能把我们做科研的技术员们组织起来当洗衣工,洗被污染的衣服。
技术人员平时都是坐在凳子上,拿着试管干精细的研究工作,没有任何体力劳动。
但在那种紧急的情况下,报名的人和组织队伍一点没掉链子。
我记得有泌尿外科的老的技术员,神经内科的老技术员,都退休了,还有年轻的重点实验室的,生完孩子没多久,人不够就都动员去了。
”
如果把“非典”比作一场战争,那战争的一个原则在与病毒作战的过程中同样适用:当物资不够时,就靠人力弥补。
北大医院在几乎没有外援的情况下,依靠全员动员,虽然也险象环生,但最终磨合出了一套医生配置的经验:
最上层是呼吸科主任王广发和传染科主任徐小元,专门负责危重症的会诊和治疗,监护室配备的是呼吸科的主力大夫聂立功医生,并配备呼监和心监的护士。
再下一层就是内科的年轻的主治医师,他们危重症的抢救能力很强,被用作住院大夫。
有了“非典”病房后可以更好地判断哪个病人重,哪个病人轻,哪个病人需要赶紧处理,哪个病人需要请主任会诊能够更好地判断
。
“当内科医生一加入,我们的压力大大减轻了。
”王广发回忆。
一些其他科室的资深教授也补充进一线医生的队伍。
张庆林在胸科医院期间担任医疗队长,他说:
“我跟那些眼科、耳鼻喉科的教授开玩笑,我说你们现在一律免职,全部当SARS病房的住院大夫。
”
 北大医院传染科主任徐小元
有了基本的空间支持,加上之前被病毒撵着走积累的经验,SARS的应对逐渐有了条理。
“学医的都知道,只要混乱状态结束了,这个传染病也就不那么可怕了。
”张庆林说。
生命支持
病毒一开始靠人类的麻痹和闪电战,制造混乱占据了上风。
当混乱状态逐步结束时,医学技术才开始显示它的力量。
由于有比较强的呼吸科治疗力量,北大医院是集结胸科医院的八家医院中唯一开设重症监护室的。
这里才是医学实力跟病毒较量的战场,也是王广发主要的工作岗位。
实际上,他手里的武器也很少。
病毒的来龙去脉仍不清楚,没有针对病毒的特效药,医生能做的是——“一定要给病人很好的呼吸的支持,就是生命的支持,让他熬过这个时间身体产生抗体。它不是被动的,是用很强的支持的方法来维持这个病人的生命,让他动员自身的力量来清除病原。
如果不给他支持的措施,他就死了。
这是一门学问,有很深奥的道理,有很高深的技术。
”王广发说。
之前死亡的病例,虽然从战争角度是惨痛的,但从医学角度,仍然积累下了宝贵的治疗经验。
“我们当时提倡无创呼吸机,挽救了很多病人。
这个是我们逐渐摸索出来的,因为就发现初期治疗的一些病人,你不用插管给他上无创,支持他,让他跨过这个疾病的最急期,然后他会自己逐渐地变好,所以这个病有一定的自愈性。
对于激素现在有争议,因为有的患者出现了股骨头坏死,但在当时的情况下,是选择生命重要还是器官重要?
我们觉得应该合理使用,总结就是剂量大可以但是使用时间不要太长,一定要快速地减下来。
激素的使用我们承接呼吸科治疗哮喘大发作的激素使用的原则,早期充分的剂量,一旦稳定,三天减半量,接着发现这一招还挺灵,既可以减缓病人的炎症反应,又不会对身体造成太大的负面作用。
”
看起来只是几个简单的手段,但要从病毒手中抢回生命,需要医生的临床经验、耐心、想象力和勇气去突破一些常规。
王广发印象很深刻的是抢救一位首钢医院的医生。
“我在病房看到她时,发现病特别重,当时她吸着面罩氧,就是吸氧浓度几乎是100%,但脉氧饱和度只有70%~80%,测的氧分压是47,说明很严重的呼吸衰竭,缺氧很重。
我给她第一个措施就把无创呼吸机用上去了,然后站她旁边两个小时,观察她用得合不合适。
因为她接受这个无创呼吸机有一个适应的过程,也不能上来就给她很高的压力,所以我站在她旁边把压力一点一点地给调上去,最后给她的压力是到了17个厘米水柱。
这是我所知道使用无创呼吸机最高的。
调到17以后,我发现她的氧和改善了,原来是80出头,现在到了93,我觉得行了,应该没有生命危险了,同时给她打进了激素。
第二天,我再去看这个病人,出了一个问题,皮下气肿,因为压力太高了,但是并不严重,重要的是她的呼吸频率已经降下来了,缺氧已经改善了,所以这个病人到后来治疗是很成功的。
”
即便有这些有效的经验和成功的案例,王广发的压力仍然很大。
当时要想重建防线,就必须控制住医务人员的病死率。
他们是和病毒作战的主力军,也是稳定军心的关键。
“我们的章友康院长给我提出来,不能有医务人员死亡。
这个是到现在我都印象深刻,让我特别为难的事情。
现在我们一些重症病人,20多岁的重症肺炎病人都可能会死亡,这不是少数。
当时我记得我回答的是我尽力。
我绝对不能承诺不死一个医务人员,从科学的角度来讲,这不符合客观规律。
而且的的确确有一个医务人员差点死了,是我们自己急诊室的护士,也是监护室最后出院的一个医务人员。
她当时家里人都没了,父母都死了,她的病也特别重,双肺都是炎症,喘得特别厉害。
我天天去看她,最后还好,活过来了。
在这个过程中,你得想方设法让她挺过去。
我们院长给我的这句话,到现在来说都是一个刻骨铭心的压力。
”
渺小的个体
重症监护室中生与死的胶着如此紧张,以至于王广发说他没有觉得劳累,他全部的精力集中于一张一张胸片的观察,一毫克一毫克激素的加减,一厘米一厘米呼吸机水柱高度的调试。
一线大夫陆海英体会更深的却是灾难对个体情感的伤害。
对那些进入隔离区但尚未危险到进重症监护室的病人来说,他们清醒着被病毒牢牢地困在方寸之地,以至于“非典”结束后,她晚上睡觉“有时候都能想起病人的呼气吹在耳边呼呼的声音。
呼吸机的面罩得老调整嘛,调整的时候就会靠近病人,就能看到呼吸机出气,听到那个响声”。
当国家力量开始快速建起隔离医院时,对全局来说,是充满希望的时刻,但对个人来说,却是最残酷的时刻——再没有个体利益和个体情感的存在了。
“我才体会到,在灾难面前,个体是多么渺小。
”陆海英对本刊记者说,“胸科医院建好后,我们要把‘感三’病房的病人转过去。
那天晚上我们刚把病人的病历封箱放好,准备带过去,上面下来的名单说不行,要换人。
带走谁我们都不能决定,最终由卫生局来决定带走哪些人。
为了不引起恐慌,病人都是半夜三更转走的。
那时候病人都傻眼了。
在一场大灾难面前,人真的特别无助,特别可怜。
我记得有一对母子,本来在我们医院住一个病房,相互还有个精神上的依靠,后来按照卫生局的转移名单,一个去地坛,一个跟我们去胸科医院。
那场面真是生离死别。
我觉得特别无助,你不能决定病人去哪儿,你也不能决定你的命运。
”
这是陆海英在治疗SARS过程中,觉得最难的时候。
“你看见别人你就觉得生命特别特别的脆弱。
我还记得有一个外院的大夫,是个小伙子,非得让他爸爸来陪他,后来他爸爸也被传染上了。
转院时他跟我们走了,他爸爸被安排去了温泉那边的部队医院。
后来他爸爸死了,他都不知道,也看不到。
我觉得苦都不怕,最怕的就是这种家破人亡。
SARS过后给我最大的感受就是,生命太可贵了,可是也太脆弱了,太无常了,你根本不知道你什么时候死,所以活着的时候一定得好好活着。
”
SARS留下的知识和记忆
但所有在一线经过了这场生死考验的医务人员,却少有胜利的感觉,更多是诗人里尔克的名句:
“有何胜利可言?
挺住就是一切。
”“我觉得就是疲于应对,把它应对过去了。
”张庆林说,“我们至今也没搞清楚,病毒是怎么来的?
我们还是没有认清它。
”
SARS的突然消失也被认为是一个谜。进入5月下旬,虽然在医学上仍然没有找到有效的针对药物,但对SARS的防守已经站稳脚跟。
国外捐赠的呼吸机、大量的口罩、防护服堆满了库房,在人力上的短缺也得到缓解。
李六亿给卫生部打电话后,中华医学会派来了20个公共卫生系的学生。
作为一线的总指挥,张庆林已经开始有前瞻性地考虑如何根据天气的变化打持久战。
5月的天气开始炎热,医生护士穿着三层的防护服,在简易板房中闷热难当。
张庆林开始联合建设部和感染管理科的专家,商量如何在病区安装空调的问题。
但病毒突然悄无声息地撤走了。
张庆林记得:
“5月12日护士节开始有出院的,之后一个星期没新病人,5月20日我就跟我们医院司机说,看看外面小商店开张了没,咱们买点儿鱼竿可以去钓鱼了。
结束了,已经结束了。
”从一开始的来势汹汹,到最后的突然遁形,一部分得益于小汤山和胸科医院扩建后集中吸纳传染源,这证明了传染病的防治,控制传染病源确实是重中之重,但很多医务人员仍认为,病毒消失速度如此之快,还是2003年SARS病毒留下的谜团。
“是一个悬崖式的曲线。
进入6月后,‘非典’人数直线下降。
世卫组织都不相信,以为又在瞒报,到我们医院来检查。
但真是一个病例都没有了。
”传染科主任徐小元说。
北大医院传染科主任徐小元
有了基本的空间支持,加上之前被病毒撵着走积累的经验,SARS的应对逐渐有了条理。
“学医的都知道,只要混乱状态结束了,这个传染病也就不那么可怕了。
”张庆林说。
生命支持
病毒一开始靠人类的麻痹和闪电战,制造混乱占据了上风。
当混乱状态逐步结束时,医学技术才开始显示它的力量。
由于有比较强的呼吸科治疗力量,北大医院是集结胸科医院的八家医院中唯一开设重症监护室的。
这里才是医学实力跟病毒较量的战场,也是王广发主要的工作岗位。
实际上,他手里的武器也很少。
病毒的来龙去脉仍不清楚,没有针对病毒的特效药,医生能做的是——“一定要给病人很好的呼吸的支持,就是生命的支持,让他熬过这个时间身体产生抗体。它不是被动的,是用很强的支持的方法来维持这个病人的生命,让他动员自身的力量来清除病原。
如果不给他支持的措施,他就死了。
这是一门学问,有很深奥的道理,有很高深的技术。
”王广发说。
之前死亡的病例,虽然从战争角度是惨痛的,但从医学角度,仍然积累下了宝贵的治疗经验。
“我们当时提倡无创呼吸机,挽救了很多病人。
这个是我们逐渐摸索出来的,因为就发现初期治疗的一些病人,你不用插管给他上无创,支持他,让他跨过这个疾病的最急期,然后他会自己逐渐地变好,所以这个病有一定的自愈性。
对于激素现在有争议,因为有的患者出现了股骨头坏死,但在当时的情况下,是选择生命重要还是器官重要?
我们觉得应该合理使用,总结就是剂量大可以但是使用时间不要太长,一定要快速地减下来。
激素的使用我们承接呼吸科治疗哮喘大发作的激素使用的原则,早期充分的剂量,一旦稳定,三天减半量,接着发现这一招还挺灵,既可以减缓病人的炎症反应,又不会对身体造成太大的负面作用。
”
看起来只是几个简单的手段,但要从病毒手中抢回生命,需要医生的临床经验、耐心、想象力和勇气去突破一些常规。
王广发印象很深刻的是抢救一位首钢医院的医生。
“我在病房看到她时,发现病特别重,当时她吸着面罩氧,就是吸氧浓度几乎是100%,但脉氧饱和度只有70%~80%,测的氧分压是47,说明很严重的呼吸衰竭,缺氧很重。
我给她第一个措施就把无创呼吸机用上去了,然后站她旁边两个小时,观察她用得合不合适。
因为她接受这个无创呼吸机有一个适应的过程,也不能上来就给她很高的压力,所以我站在她旁边把压力一点一点地给调上去,最后给她的压力是到了17个厘米水柱。
这是我所知道使用无创呼吸机最高的。
调到17以后,我发现她的氧和改善了,原来是80出头,现在到了93,我觉得行了,应该没有生命危险了,同时给她打进了激素。
第二天,我再去看这个病人,出了一个问题,皮下气肿,因为压力太高了,但是并不严重,重要的是她的呼吸频率已经降下来了,缺氧已经改善了,所以这个病人到后来治疗是很成功的。
”
即便有这些有效的经验和成功的案例,王广发的压力仍然很大。
当时要想重建防线,就必须控制住医务人员的病死率。
他们是和病毒作战的主力军,也是稳定军心的关键。
“我们的章友康院长给我提出来,不能有医务人员死亡。
这个是到现在我都印象深刻,让我特别为难的事情。
现在我们一些重症病人,20多岁的重症肺炎病人都可能会死亡,这不是少数。
当时我记得我回答的是我尽力。
我绝对不能承诺不死一个医务人员,从科学的角度来讲,这不符合客观规律。
而且的的确确有一个医务人员差点死了,是我们自己急诊室的护士,也是监护室最后出院的一个医务人员。
她当时家里人都没了,父母都死了,她的病也特别重,双肺都是炎症,喘得特别厉害。
我天天去看她,最后还好,活过来了。
在这个过程中,你得想方设法让她挺过去。
我们院长给我的这句话,到现在来说都是一个刻骨铭心的压力。
”
渺小的个体
重症监护室中生与死的胶着如此紧张,以至于王广发说他没有觉得劳累,他全部的精力集中于一张一张胸片的观察,一毫克一毫克激素的加减,一厘米一厘米呼吸机水柱高度的调试。
一线大夫陆海英体会更深的却是灾难对个体情感的伤害。
对那些进入隔离区但尚未危险到进重症监护室的病人来说,他们清醒着被病毒牢牢地困在方寸之地,以至于“非典”结束后,她晚上睡觉“有时候都能想起病人的呼气吹在耳边呼呼的声音。
呼吸机的面罩得老调整嘛,调整的时候就会靠近病人,就能看到呼吸机出气,听到那个响声”。
当国家力量开始快速建起隔离医院时,对全局来说,是充满希望的时刻,但对个人来说,却是最残酷的时刻——再没有个体利益和个体情感的存在了。
“我才体会到,在灾难面前,个体是多么渺小。
”陆海英对本刊记者说,“胸科医院建好后,我们要把‘感三’病房的病人转过去。
那天晚上我们刚把病人的病历封箱放好,准备带过去,上面下来的名单说不行,要换人。
带走谁我们都不能决定,最终由卫生局来决定带走哪些人。
为了不引起恐慌,病人都是半夜三更转走的。
那时候病人都傻眼了。
在一场大灾难面前,人真的特别无助,特别可怜。
我记得有一对母子,本来在我们医院住一个病房,相互还有个精神上的依靠,后来按照卫生局的转移名单,一个去地坛,一个跟我们去胸科医院。
那场面真是生离死别。
我觉得特别无助,你不能决定病人去哪儿,你也不能决定你的命运。
”
这是陆海英在治疗SARS过程中,觉得最难的时候。
“你看见别人你就觉得生命特别特别的脆弱。
我还记得有一个外院的大夫,是个小伙子,非得让他爸爸来陪他,后来他爸爸也被传染上了。
转院时他跟我们走了,他爸爸被安排去了温泉那边的部队医院。
后来他爸爸死了,他都不知道,也看不到。
我觉得苦都不怕,最怕的就是这种家破人亡。
SARS过后给我最大的感受就是,生命太可贵了,可是也太脆弱了,太无常了,你根本不知道你什么时候死,所以活着的时候一定得好好活着。
”
SARS留下的知识和记忆
但所有在一线经过了这场生死考验的医务人员,却少有胜利的感觉,更多是诗人里尔克的名句:
“有何胜利可言?
挺住就是一切。
”“我觉得就是疲于应对,把它应对过去了。
”张庆林说,“我们至今也没搞清楚,病毒是怎么来的?
我们还是没有认清它。
”
SARS的突然消失也被认为是一个谜。进入5月下旬,虽然在医学上仍然没有找到有效的针对药物,但对SARS的防守已经站稳脚跟。
国外捐赠的呼吸机、大量的口罩、防护服堆满了库房,在人力上的短缺也得到缓解。
李六亿给卫生部打电话后,中华医学会派来了20个公共卫生系的学生。
作为一线的总指挥,张庆林已经开始有前瞻性地考虑如何根据天气的变化打持久战。
5月的天气开始炎热,医生护士穿着三层的防护服,在简易板房中闷热难当。
张庆林开始联合建设部和感染管理科的专家,商量如何在病区安装空调的问题。
但病毒突然悄无声息地撤走了。
张庆林记得:
“5月12日护士节开始有出院的,之后一个星期没新病人,5月20日我就跟我们医院司机说,看看外面小商店开张了没,咱们买点儿鱼竿可以去钓鱼了。
结束了,已经结束了。
”从一开始的来势汹汹,到最后的突然遁形,一部分得益于小汤山和胸科医院扩建后集中吸纳传染源,这证明了传染病的防治,控制传染病源确实是重中之重,但很多医务人员仍认为,病毒消失速度如此之快,还是2003年SARS病毒留下的谜团。
“是一个悬崖式的曲线。
进入6月后,‘非典’人数直线下降。
世卫组织都不相信,以为又在瞒报,到我们医院来检查。
但真是一个病例都没有了。
”传染科主任徐小元说。
 2003年5月15日,北京小汤山医院的医务人员送别康复出院的“非典”患者
加缪曾经在一本描写鼠疫的书中写道:
“人类能在这场病毒和生活的赌博中,赢得的全部东西,就是知识和记忆。
”SARS也是如此。
虽然在这场战役中,人类和医学始终处于防守的位置,但还是给未来留下了很多尚未派上用场,却对将来应对新型病毒进攻颇有借鉴的经验:
比如如何在临时搭建的简易房中安装空调而不造成感染,检测病毒的试剂盒也在当年的6月问世。
虽然到6月份的时候已经没有什么病人,分离出病原体对人类抗击SARS没有产生实际的作用,但是为禽流感、甲流的处理积累了经验。
卫生部针对禽流感、甲流颁布的预防措施,都是根据SARS的经验来制定的。
王广发说自己再给学生讲肺炎时,总论里面都要提到“非典”的教训,提到如何去识别传染性肺炎。
“我告诉他们,面对一个肺炎病例你要问几句话。
你是不是周围唯一的一个得肺炎的;第二句话是在你得肺炎之前接触过发烧的病人没有;第三句话是你发病以后,接触你的人有没有发烧的。这三句话,如果都问到了,我们能够发现一些早期的传染的病人。我们的医疗卫生防控体制当中,临床大夫是非常重要的一环,如果临床大夫的防控意识增强了,能堵住很多的传染病。
”
2003年5月15日,北京小汤山医院的医务人员送别康复出院的“非典”患者
加缪曾经在一本描写鼠疫的书中写道:
“人类能在这场病毒和生活的赌博中,赢得的全部东西,就是知识和记忆。
”SARS也是如此。
虽然在这场战役中,人类和医学始终处于防守的位置,但还是给未来留下了很多尚未派上用场,却对将来应对新型病毒进攻颇有借鉴的经验:
比如如何在临时搭建的简易房中安装空调而不造成感染,检测病毒的试剂盒也在当年的6月问世。
虽然到6月份的时候已经没有什么病人,分离出病原体对人类抗击SARS没有产生实际的作用,但是为禽流感、甲流的处理积累了经验。
卫生部针对禽流感、甲流颁布的预防措施,都是根据SARS的经验来制定的。
王广发说自己再给学生讲肺炎时,总论里面都要提到“非典”的教训,提到如何去识别传染性肺炎。
“我告诉他们,面对一个肺炎病例你要问几句话。
你是不是周围唯一的一个得肺炎的;第二句话是在你得肺炎之前接触过发烧的病人没有;第三句话是你发病以后,接触你的人有没有发烧的。这三句话,如果都问到了,我们能够发现一些早期的传染的病人。我们的医疗卫生防控体制当中,临床大夫是非常重要的一环,如果临床大夫的防控意识增强了,能堵住很多的传染病。
”
(本文原载《三联生活周刊》2013年第10期,原标题为《北大医院:有关SARA的知识和记忆》,有删节。
本文作者陈晓,个人微信公众号:荐见美学,ID:JianjianArts)
#我在疫情一线#
话题征稿持续进行中
《三联生活周刊》全媒体现面向所有读者征稿。 包括但不限于: 奋斗在疫情一线的医护人员、媒体同行们的故事,专业人士对接下来防疫工作的建议……
此次征稿形式不限:文字(1500~2500字为佳)、图片(原创拍摄)、音频视频(原创录制)都欢迎。大家携手,共度难关!
注:请务必保证故事真实、客观,不造谣、不传谣。
《三联生活周刊》微信公号投稿邮箱:[email protected]
来稿格式:#我在疫情一线#标题
《三联生活周刊》官方微博参与话题:
#我在疫情一线#
《三联生活周刊》中读APP投稿邮箱
(音频投稿为主,5分钟以内为佳)
[email protected]
期待你的来稿!
⊙文章版权归《三联生活周刊》所有,欢迎转发到朋友圈,转载开白请联系后台。未经同意,严禁转载至网站、APP等。