痛风(gout)是由于尿酸盐累积过饱和而以晶体形式析出,进而诱发机体炎症反应的一种代谢性风湿病。痛风主要临床表现为高尿酸血症[高尿酸血症(hyperuricemia,HUA)是嘌呤代谢障碍,尿酸生成增多或(和)尿酸排泄减少导致血清尿酸水平浓度高于420μmol/L的疾病]、急慢性关节炎、痛风石、尿酸性尿路结石等,主要病理改变为尿酸盐结晶沉积及炎症细胞的聚集。高尿酸血症不同人群患病率为2.6%47.2%,痛风患病率大体随年龄和血尿酸水平升高而升高,总体患病率为1%15.3%,男性多于女性。痛风分为原发性和继发性两类,前者少数由先天酶缺陷引起,多数发病原因不明;后者多继发于肾脏疾病、血液病、肿瘤等疾病发展或用药过程中。无症状高尿酸血症最长可持续20年,才发生痛风或肾结石。
本病与中医的“痹证”相似,属于中医“痛风”“痹证”“痛痹”“白虎历节风”等范畴。
【病因病理 】
一、西医病因病理
(一)病因及发病机制类风湿关节炎
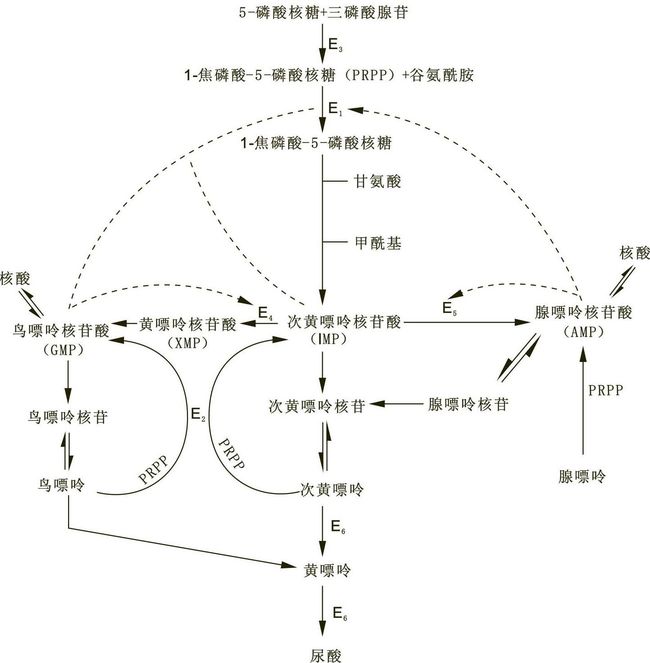
尿酸是嘌呤代谢的最终产物,人体尿酸的来源有两个方面:从食物中分解而来的属外源性;在体内合成与分解代谢而来的属内源性。饮食习惯和生活方式可能影响痛风和高尿酸血症的发病。血清尿酸水平随动物内脏、海鲜等高嘌呤物质摄入增加而升高。饮酒会影响嘌呤物质排泄而使尿酸升高。痛风患者常有阳性家族史,与遗传性嘌呤代谢酶异常有关,属于多基因遗传缺陷。研究表明,痛风与磷酸核糖焦磷酸(5-phosphoribosyl-alpha-1-pyrophosphate,PRPP)合成酶(phosphoribosylpy-rophosphate synthetase,PRS)活性过高、次黄嘌呤-鸟嘌呤磷酸核糖转移酶(hypoxanthine-g类风湿关节炎uanine phosphoribosyl transferase,HGPRT)活性低、腺嘌呤磷酸核糖转移酶(APRT)活性低、黄嘌呤氧化酶(xanthine oxidase,XOD)和腺苷脱氨酶(adenosine de-aminase,ADA)活性增高有关,其中XOD和ADA是调控尿酸生成的关键酶。
尿酸盐饱和析出沉积于关节引起炎症反应,从而诱发痛风。一方面尿酸盐结晶激活单核/巨噬细胞,释放白介素1(IL-1)等促炎因子,另一方面尿酸盐晶体与IgG结合激活补体,引发中性粒细胞趋化,释放白三烯、前列腺素等,引起血管扩张及通透性增加,导致关节炎症。高尿酸血症、持续性酸性尿和脱水性尿浓缩可以形成肾脏尿酸性结石。
(二)病理
1.关节炎病理 急性发作期关节镜下可见滑膜衬里细胞炎性改变,大量中性粒细胞聚集、浸润,尿酸盐结晶沉积组织,巨噬细胞包绕,肉芽肿样改变,软骨细胞坏死、软骨基质丢失等。
2.痛风石病理 痛风石是以尿酸盐结晶为核心,外包绕上皮细胞和巨细胞等形成的异物肉芽肿。最常见于皮下组织、关节内、关节周围和肾脏组织,多为同时多处出现,以耳轮部位最为典型。皮下痛风石是病程进入慢性期的标志。
3.肾病病理 痛风性肾病是痛风特征性的病理变化之一,表现为肾髓质和锥体内有小的白色针状物沉积,周围有白细胞、巨噬细胞浸润。
二、中医病因病机
本病病因为先天不足或后天饮食不节、嗜酒、过食膏粱厚味,致脾胃受损,转运失职,湿浊内生,痰瘀内结,浊毒受气血鼓动而周流,滞留蓄积而致病。
1.先天不足 先天禀赋不足,或年老体衰,正气类风湿关节炎虚损,脾失健运,肾失气化,痰浊湿毒蕴结,壅塞经络,滞留关节,而发痛风。
2.外邪侵袭 久居湿地、贪凉露宿或夜卧当风,风寒湿热乘虚而入,内郁生毒,侵袭肌腠,闭阻经脉,凝结气血,毒邪留恋,食骨损肌,导致关节红肿、疼痛及骨缺损。
3.脾虚湿阻 脾主升清运化,脾旺则输布精微,运化水液,脾虚则痰饮湿浊内生,阻碍气机,蕴久化热成毒,窜流体内,难以祛除,倏忽而止,发作无常,所聚之处,必致病损。
4.痰瘀内结 痛风日久,正虚毒盛,五脏功能失调,湿停津聚,痰凝血瘀内结,痰饮留注经络,瘀血闭阻血脉,痰浊瘀毒盘结在筋骨关节,出现关节畸形,屈伸不利。
5.肝肾亏虚 劳欲精亏,年迈肾虚,或久病亏耗,乙癸同衰,气血耗伤,鼓动乏力,肌肉、筋骨、关节失养,浊毒留恋侵袭,则难以向愈,疾病迁延,正气衰败,脏器衰损。
因此,先天不足是本病发生的内在基础,饮食起居失节是其重要影响因素。本病以脾肾失调、浊毒阻络为基本病机,以湿热、痰浊、瘀毒痹阻为关键病机,病性总属本虚标实,脾肾两虚为本,风寒湿热、痰湿浊瘀毒邪为标。病位以骨节、肾、目为主,与脾、肾两脏关系最为密切。
【临床表现 】
本病多见于中老年男性,约占95%,女性多于更年期后发病,部分患者有痛风家族史,多有漫长的高尿酸血症史。
1.无症状高尿酸血症期 仅有波动性或持续性血清尿酸升高,可持续数年甚至数十年无症状。但随着年龄的增长和高尿酸血症持续时间的延长,痛风的患病率增加。
2.急性关节炎期 多于凌晨突发关节红、肿、热、痛,疼痛剧烈,1~2天达到高峰,数天或2周内缓解,多数发生在第一跖趾关节,其次为踝、膝、足跟、足背等处。常为饮酒、高嘌呤饮食、劳累、受寒、外伤、手术、感染等因素诱发。可伴发热等全身症状。
3.间歇发作期 急性关节炎缓解后,无明显后遗症,仅表现为血尿酸浓度升高。但随着疾病的进展,痛风发作次数增多,症状持续时间延长,无症状期缩短,受累关节增多,症状逐渐不典型。
4.痛风石 大量单钠尿酸盐晶体沉积于皮下、关节滑膜、软骨、骨质及关节周围软组织,沉积物被单核细胞等包绕,形成痛风石和痛风石性关节炎,多见于耳廓,也可见于足趾、跟腱、鹰嘴等处,破溃后排出白色糊状或者粉状赘生物,可造成骨质破坏,关节周围组织纤维化,继发退行
性改变,表现为持续性关节肿痛、畸形、功能障碍,甚至骨折。
5.肾脏病变 尿酸盐晶体沉积于肾间质,可导致间质性肾炎,严重者引起肾小球硬化,表现为尿浓缩功能减退、夜尿增多、低比重尿,进而出现肾功能衰竭、水肿等。超过20%的患者可出现尿路结石,因尿酸浓度升高呈过饱和状态析出沉积。结石较类风湿关节炎小者可随小便排出,较大者可阻塞尿
路,导致肾积水、泌尿系感染等。另外可见急性尿酸性肾病,多因尿酸水平急剧升高造成急性尿路梗阻,表现为少尿、无尿、急性肾功能衰竭等。
6.眼部病变 肥胖痛风患者常反复发生睑缘炎,在眼睑皮下组织出现痛风石。有的逐渐长大、破溃形成溃疡而使白色尿酸盐向外排出。部分患者可出现反复发作性结膜炎、角膜炎与巩膜炎。在急性关节炎发作时,常伴发虹膜睫状体炎。眼底视盘往往轻度充血,视网膜可发生渗出、水肿或渗出性视网膜剥离。
【实验室及其他检查 】
1.血尿酸测定
正常男性为150380μmol/L(2.56.4mg/dL),女性为100300μmol/L(1.65.0mg/dL),绝经后更接近男性。2.24小时尿尿酸测定低嘌呤饮食5天后,每24小时尿酸排出量小于3.57mmol,可认为尿酸排出减少型,大于3.57mmol可认为尿酸生成过多型,很多患者两种缺陷同时存在。类风湿关节炎类风湿关节炎
3.滑液或痛风石内容物检查 滑液中或白细胞内在偏振光显微镜下可见负性双折光的针形尿酸盐结晶;痛风石内容物,可见同样形态的尿酸盐结晶。此项检查应视为痛风诊断的“金标准”。
4.X线检查 急性期可见关节软组织肿胀,慢性关节炎期可见关节面不规整,特征性改变为穿凿样、虫蚀样圆形或弧形的骨质透亮缺损。
5.超声检查 超声可发现关节滑液、滑膜增生、软骨及骨质破坏、痛风石、钙质沉积,还可发现尿酸性结石及肾损害的程度。
【诊断与鉴别诊断 】
类风湿关节炎类风湿关节炎
一、诊断
1.高尿酸血症的诊断标准 国际上将HUA的诊断定义为:正常嘌呤饮食状态下,非同日两次空腹SUA水平:男性和绝经后女性血尿酸>420μmol/L(7.0mg/dL),绝经前女性>350μmol/L(5.8mg/dL)。
2.痛风的诊断标准
二、鉴别诊断
1.类风湿关节炎 类风湿关节炎与痛风均可见关节肿痛,但前者以中年女性多发,多为上肢小关节对称性肿痛,晨僵明显,类风湿因子或抗环瓜氨酸抗体阳性,血尿酸正常。
2.假性痛风 假性痛风急性发作表现与痛风非常相似。但前者多见于老年患者,为关节软骨钙化所致,膝关节受累最常见,关节滑液检查可见焦磷酸钙结晶或磷灰石,X线可见软骨呈线状钙化或关节旁钙化,血尿酸不高。
3.肾结石 肾结石可能由草酸钙、尿酸、磷酸钙等导致。但尿酸结石在X线下不显影,而B超可显示肾石,因此可与普通肾结石鉴别。
【治疗 】
一、治疗思路
无症状高尿酸血症是否需要治疗,尚缺乏统一观点。但高尿酸血症诊断后应积极寻找发病原因及相关因素。痛风的治疗目标为:控制高尿酸血
症,促使组织中已沉积的尿酸盐结晶溶解,防止新结晶生成;迅速平稳缓解急发作;治疗或逆转加重病情的因素。采取分期治疗,关节炎发作期,中医辨证多属湿热毒蕴证,治疗以清热解毒、利湿消肿为治疗大法,必要时予西药抗炎、镇痛,并可用清热解毒中药外洗或者喷雾剂外喷治疗,针灸治疗也具有良好效果;疼痛控制后,予降尿酸治疗,中医辨证多属脾虚湿浊证,治疗以健脾和中、利湿化浊为大法,现代药理研究确定土茯苓、萆薢、车前子、虎杖、玉米须、黄连、苍术、黄柏、山慈菇、金钱草等有降尿酸作用,可在辨证的基础上酌情选用。现代研究表明,中药除降尿酸外,还具有改善痛风患者肾功能的作用;西药降尿酸治疗,应避免尿酸的大幅波动导致疼痛的再次发作。
二、西医治疗
(一)非药物治疗
低嘌呤饮食,避免饮酒,每日饮水量2000mL以上。慎用抑制尿酸排泄的药物,如噻嗪类利尿药、阿司匹林等。适度运动,保持体重。伴发代谢综合征者,应进行调脂、控制血压,改善胰岛素抵抗等综合治疗。
(二)高尿酸血症和痛风间歇期的治疗
1.抑制尿酸合成的药物 为黄嘌呤氧化酶抑制剂。通过抑制黄嘌呤氧化酶的活性(黄嘌呤氧化酶能使次黄嘌呤转化为黄嘌呤,再使黄嘌呤转化为尿酸),使尿酸生成减少。
(1)别嘌醇
初始剂量100mg/d,每日分2~3次服用,一般最大剂量在
300mg/d以内,严重者可用至600mg/d,不良反应包括皮疹、发热、肝毒性、胃肠道反应、骨髓抑制等。
(2)非布司他
为非嘌呤类黄嘌呤氧化酶选择性抑制剂,40mg/d或
80mg/d,每日1次。且经肝脏代谢和肾脏清除,不单纯依赖肾脏排泄,可用于轻中度肾功能不全者。不良反应较轻,可见一过性肝功能异常,腹泻,头痛等。
2.促尿酸排泄药 通过抑制肾小管重吸收,增加尿酸排泄,降低血尿酸。适用于肾功能良好者。已有尿路结石、痛风肾病者不宜使用,当肌酐清除率<20mL/min时无效。常用药物苯溴马隆(Benzbromarone):初始剂量25mg/d,渐增至50~100mg/d,早餐后服用。服药期间需大量饮水增加尿量,并需监测尿液酸碱度。不良反应较少,对肝肾功能多无影响,少数有皮疹、肾绞痛等。
3.碱性药物 碱化尿液,使尿酸石溶解,将尿pH值维持在6.5左右。1碳酸氢钠片:口服,每次0.5~2.0g,每日3次。2枸橼酸钾钠颗粒:口服,早晨、中午各2.5g,晚上5g,饭后服用;注意监测血钾。
(三)痛风急性发作期的治疗
1.非甾体抗炎药(NSAIDs) 可用于缓解关节炎症,可选择双氯芬酸钠肠溶片、氯诺昔康、洛索洛芬钠等。活动性消化道溃疡、消化道出血者禁用。
2.秋水仙碱
首次剂量1mg,以后每1~2小时予0.5mg,总量不超过6mg/d,出现胃痛等胃肠症状或止痛后停药。不良反应:有严重的胃肠道反应,如恶心、呕吐、腹泻、腹痛等,肝细胞损害、骨髓抑制、脱发等。肾功能衰竭者慎用。
3.糖皮质激素 非首选用药,多用于对NSAIDs、秋水仙碱不敏感、不耐受或肾功能衰竭者。常予醋酸泼尼2030mg,34天减量停用,以防止不良反应。
三、中医治疗
(一)辨证论治
1.湿热蕴结证
症状:局部关节红肿热痛,发病急骤,病及一个或多个关节,多兼有发热、恶风、口渴、烦闷不安或头痛汗出,小便短黄,舌红苔黄,或黄腻,脉弦滑数。
治法:清热利湿,通络止痛。
方药:三妙丸合当归拈痛汤加减。热重者,加知母、石膏;阴伤重者,加生地黄、玄参。
2.脾虚湿阻证
症状:无症状期,或仅有轻微的关节症状,或高尿酸血症,或见身困倦怠,头昏头晕,腰膝酸痛,纳食减少,脘腹胀闷,质淡胖或舌尖红,苔白或黄厚腻,脉细或弦滑等。
治法:健脾利湿,益气通络。
方药:防己黄芪汤加减。水湿偏重者,可加猪苓、车前子;脾虚偏重者,可加干姜、苍术。
3.寒湿痹阻证
症状:关节疼痛,肿胀不甚,局部不热,痛有定处,屈伸不利,或见皮下囊肿或痛风石,肌肤麻木不仁,舌苔薄白或白腻,脉弦或濡缓。
治法:温经散寒,除湿通络。
方药:乌头汤加减。寒邪偏重者,可加制附子;湿邪偏重者,加木瓜。
4.痰瘀痹阻证
症状:关节疼痛反复发作,日久不愈,时轻时重,或呈刺痛,固定不移,关节肿大,甚至强直畸形,屈伸不利,皮下囊肿或痛风石,或皮色
紫暗,脉弦或沉涩。
治法:化瘀祛痰,宣痹通络。
方药:双合汤加减。痛风石可加海金沙、鸡内金;关节疼痛严重者,加全蝎;肿痛严重者,可加汉防己;久病体弱者,可加人参、黄芪。
5.脾肾亏虚证
症状:关节疼痛,经久不愈,时常反复发作,甚至关节变形,腰膝酸软,神疲乏力、气短懒言,面色无华,舌淡,苔白,脉细无力。
治法:补益气血,调补脾肾。
方药:参芪地黄汤加减。腰膝酸痛明显者,可加鹿角片、淫羊藿;关节痛甚者,可加蕲蛇、全蝎;血虚明显者,可加当归、阿胶;有结石形成者可加石韦、海金沙、鸡内金。(二)常用中药制剂
1.新癀片 功效:清热解毒,活血化瘀,消肿止痛。常用于湿热蕴结证。
用法:口服,每次2~3片,每日3次。
2.痛风舒片 功效:清热,利湿,解毒。用于湿热瘀阻所致的痛风。用法:口服,每次2片,每日3次,饭后服用。
3.通滞苏润江胶囊 功效:开通阻滞,消肿止痛。用法:口服,每次4粒,每日3次。
4.青鹏软膏 功效:止痛消肿。用法:外用,不可内服。
【预后 】
痛风和高尿酸血症多数预后较好。如果及早确诊并进行合理治疗,多能保持工作和生活能力。如果起病年龄小且有阳性家族史、血清尿酸水平明显升高、痛风频繁发作者,则预后将较差。如果伴发肾功能衰竭、糖尿病等者,预后多属不良,严重者可危及生命。
【预防与调护 】
(一)预防
1.低嘌呤饮食 避免食用动物内脏、鸡汤、肉汤、沙丁鱼等高嘌呤食物。
2.避免饮酒 酒精可导致尿酸排出减少。
3.摄入充足的水分 利于尿酸的排出。
4.居住环境 注意防潮保暖,避免冷热刺激。
(二)护理
1.健康宣教
对各种食物的嘌呤含量及饮食与生活习惯的关系等进行宣教。
2.姿态护理 急性发作期应抬高患肢,避免压迫患处。间歇期指导运动及功能锻炼。
3.局部护理 在急性期可外敷金黄散等药物。
4.病情观察 测量患者体温,监测血尿酸变化等。